Atriumfibrilleren Ziektebeelden
Acute fase
- In principe diagnostiek en behandeling door huisarts[1]
- Evalueer beinvloedbare risicofactoren
- hypertensie, diabetes mellitus, obesitas, slaapapneu, alcoholgebruik, hartkleplijden
- Evalueer indicatie antistolling link
- Rivaroxaban 20mg 1dd
- Evalueer beinvloedbare risicofactoren
- Rate control?
- Start betablokker metoprolol succinaat 50 mg ZOK 1dd., evt te verhogen tot 200 mg
- zero order kinetics = ZOC = CR/constant release[2]
- langwerkend
- ≠ retard of mga (al wordt ZOC vaak wel als mga vernoemd)
- Digoxine
- Vooraf nierfunctie, dosisaanpassing bij tegelijk calciumantagonist
- Bespreek met patient: bij acute achteruitgang nierfunctie (zoals dehydratie) alert zijn op overdosering
- Verlaag dosering op 70 jaar en op 85 jaar (arbitrair)
- Evt lagere dosering bij combi met PPI of macroliden (verhogen plasmaspiegel)
- Intoxicatie
- Eetlustverlies, misselijkheid, braken, diarree, vermoeidheid, verwardheid, duizeligheid, afwijkingen van het kleurenzien (xanthopsie: alles geel zien), hyperkaliëmie, hypotensie en ritmestoornissen (bradycardie, ventriculaire extrasystolen, AV-blok).
- Bepaal digoxinespiegel alleen bij vermoeden intoxicatie, zie LESA[3]
- Kleinere Engelse studie: veel minder bezoek huisarts/ziekenhuis ivm klachten en vergelijkbare kwaliteit van leven in vergelijking met betablokker[4]
- Digoxine: 62.5-250 μg/dag (gemiddeld 161 μg)
- Bisoprolol: 1.25-15 mg/dag (gemiddeld 3.2 mg)
- Dosering[5]
- Geen verhoogd risico (< 70 jaar en eGFR ≥ 50 mL/min en ≥ 55 kg)
- Dag 1 (oplaad): 1 dd 0,75 mg
- Dag 2 e.v.: 1 dd 0,25 mg
- Licht verhoogd risico (≥ 70 jaar of eGFR < 50 mL/min of < 55 kg)
- Dag 1 (oplaad): 3 dd 0,125 mg
- Dag 2 e.v.: 1 dd 0,125 mg
- Sterk verhoogd risico (≥ 85 jaar of eGFR < 50 mL/min en < 55 kg)
- Dag 1 (oplaad): 3 dd 0,125 mg
- Dag 2 e.v.: 1 dd 0,0625 mg
- Geen verhoogd risico (< 70 jaar en eGFR ≥ 50 mL/min en ≥ 55 kg)
- Vooraf nierfunctie, dosisaanpassing bij tegelijk calciumantagonist
- Of alleen bij klachten: metoprolol tartraat 50 mg
- Werkt ca 12 uur.
- Alternatief: diltiazem
- Echter meer bijwerkingen dan metoprolol[6]
- Niet bij hartfalen
- Dan digoxine, of evt (in niet-acute situatie) betablokker
- Of niet-medicamenteus
- Start betablokker metoprolol succinaat 50 mg ZOK 1dd., evt te verhogen tot 200 mg
- Lab
- Glucose, Hb, TSH, GFR, kalium, lipidenspectrum
- NT-proBNP niet aanbevolen; lage waarde sluit hartfalen onvoldoende uit bij AF[8]
- Echo cor
- Vraagstelling: hartfalen of kleplijden?
- Bij aortaklepstenose: hoger verbruik stollingsfactoren, risicofactor voor bloeding en/of anemie
- Als uitgangssituatie
- Vraagstelling: hartfalen of kleplijden?
- Tenzij veel klachten, met name bij een snelle ventrikelvolgfrequentie (> 110/min) en <24 uur bestaand atriumfibrilleren.
- Cardioversie is vaak succesvol, draagt bij aan een snelle vermindering van de klachten en kan nog zonder antistolling plaatsvinden.
- Bij langer dan 24 uur ritmestoornis én indicatie voor verwijzing
- Niet acuut cardioverteren (tenzij TEE en trombus hartoor uitgesloten, maar belastend/risicovol).
- Na 4 weken cardioversie elektrisch, evt chemisch
- Verwijzing spoedpoli < 2 weken
- Bij langer dan 24 uur ritmestoornis én indicatie voor verwijzing
- Overweeg verwijzing voor ritmebehandeling door de cardioloog bij:
- Aanhoudende klachten ondanks adequate verlaging van de ventrikelvolgfrequentie
- Contra-indicatie of intolerantie voor frequentieverlagende middelen
- Overwegingen bij een verwijzing voor ritmebehandeling:
- Ritmebehandeling binnen 3 tot 6 maanden na de diagnose geeft betere uitkomsten voor de patiënt.
- Ritmebehandeling bij: niet-kwetsbare patiënt met korter bestaand atriumfibrilleren en weinig relevante comorbiditeit
- Bij afwijkende echografie (vergrote atria, hartfalen), relevante comorbiditeit of kwetsbaarheid minder voordeel van ritmebehandeling
- Cardioversie is vaak succesvol, draagt bij aan een snelle vermindering van de klachten en kan nog zonder antistolling plaatsvinden.
- Frequentie verlagen bij hartfalen
- Acuut/manifest: digoxine
- Chronisch: digoxine of betablokker
- Gecontraindiceerd: calciumblokkers
- Flecaïnide of sotalol
- Bij koffiedrinkers niet nodig om cafeïne af te raden, blijkt niet pro-aritmisch (mogelijk zelfs beschermend) te werken in dosering 1 kop per dag[9]
Indicatie antistolling
- CHADS-VASc score (risico CVA)
- HAS-BLED score (bloedingsrisico)
→ Zie ook afweging en speciale groepen op CHA2DS2-VASc Calculator - Aanwijzingen dat ook NT pro-BNP en Growth/differentiation factor 15 (GDF15) toegevoegde waarde hebben in voorspellen risico CVA[10]
Dosisaanpassing en nierfunctie
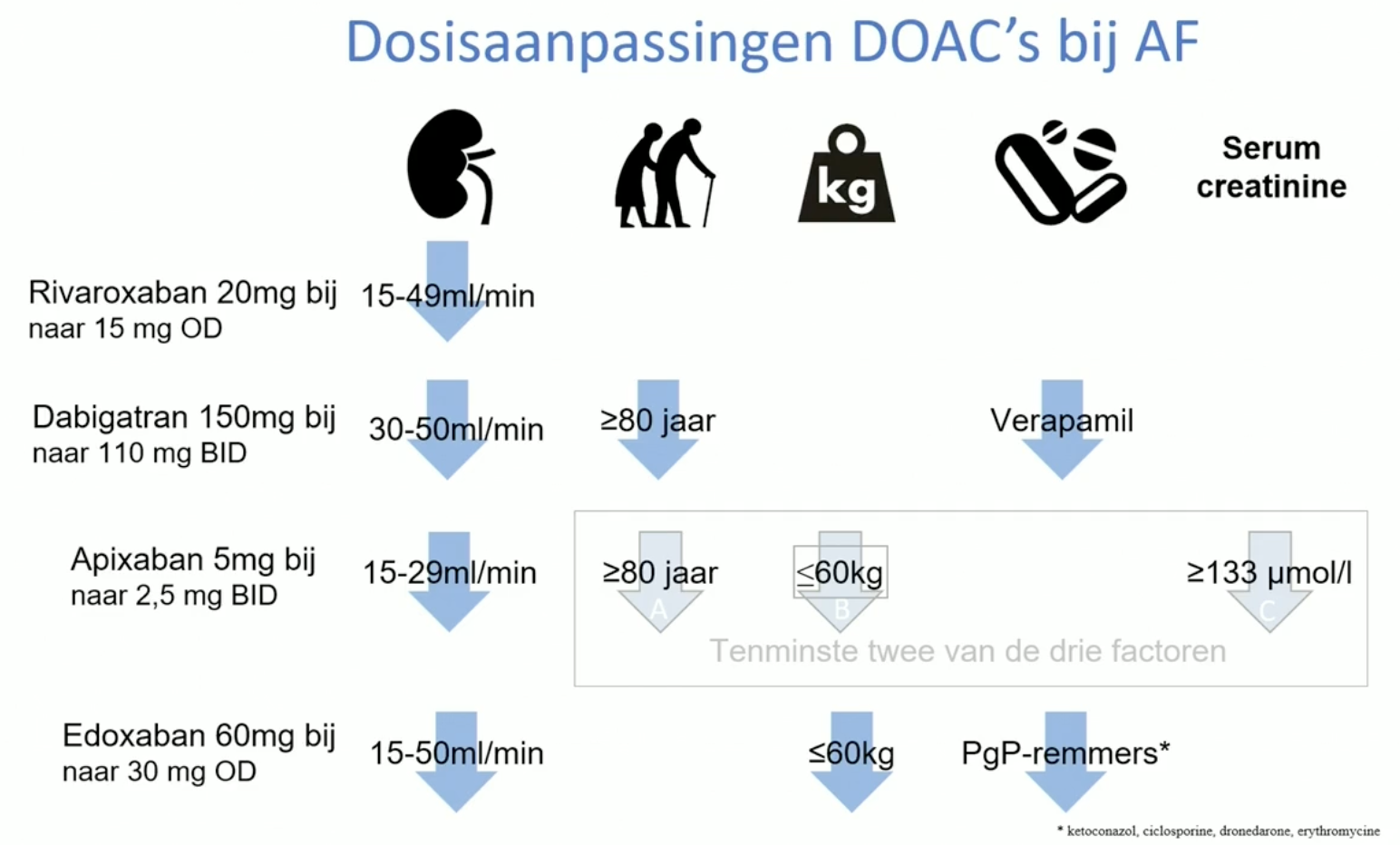
Verlaagde dosering DOAC (bijv bij kwetsbare ouderen)
- Dabigatran 150 mg → 110mg 2dd
- Rivaroxaban 20 mg → 15mg 1dd
- Apixaban 5mg → 2.5mg 2dd
- Edoxaban 60mg → 30mg 1dd
EHRA (invloed op dagelijks functioneren)
Classification of AF-related symptoms (EHRA score) are as follows:EHRA I - ‘No symptoms’
EHRA II - ‘Mild symptoms’; normal daily activity not affected
EHRA III - ‘Severe symptoms’; normal daily activity affected
EHRA IV - ‘Disabling symptoms’; normal daily activity discontinued (1)
Nog checken:
