Decompensatio cordis Ziektebeelden
Diagnostiek en beleid bij hartfalen
Definitie
- Diastolisch hartfalen (HFpEF) - spreek uit HefPef
- Door verkleind volume, dus absoluut wel minder output, maar fractioneel normaal.
- Bijvoorbeeld door stijfheid van het hart
- Verminderde linkerventrikelvulling → minder slagvolume → RAA-systeem/sympaticusstimulatie
- Hoge leeftijd, vrouw, obesitas, hypertensie, COPD, DM
- Echo: preserved functie LVEH → ≥50%
- Normale ejectiefractie LVEF is boven 55%, tot 70% bij inspanning, topsporters in rust vaak lager (bijv 40%; volume in absolute zin dan alsnog heel hoog)
→ Behandeling in eerste lijn
- Normale ejectiefractie LVEF is boven 55%, tot 70% bij inspanning, topsporters in rust vaak lager (bijv 40%; volume in absolute zin dan alsnog heel hoog)
- Door verkleind volume, dus absoluut wel minder output, maar fractioneel normaal.
- Systolisch hartfalen (HFrEF, HFmrEF) - spreek uit HefRef
- Verminderde contractie linker ventrikel
- Myocardinfarct
- Echo
- HFmrEF: Midrange EF (40-49%
- Reduced EF (<40%)
- Verminderde contractie linker ventrikel
Oorzaken
- Myocardinfarct
- Druk/volumeoverbelasting (hypertensie, klepvitia - in principe irreversibel, daarom preventie zo belangrijk)
- Toxisch (alcohol - in principe reversibel!, chemotherapie - kan ook jaren later nog, cocaïne - kan via coronairconstrictie, via sympaticomimetiek/tachycardie, daarnaast direct cardiotoxisch)
- Tachycardie (AFib met snelle VVF - meestal reversibel)
- Ontsteking/infectie (myocarditis, soms na pericarditis)
- Infiltratief (sarcoïdose, amyloïdose)
- Genetisch
- Idiopathisch
- DM2 (micro- of macrovasculair vaatlijden; uiteindelijk dus vaak ischemisch. Door neuropathie verminderde sensibiliteit, vaker stil infarct[1])
- Levercirrose
Cascade
- Verminderde perfusie → toegenomen sympathicus/vaattonus → RAAS-activatie → cytokine activatie → vasoconstrictie, zout- en water retentie → toegenomen pre/afterload → verminderde cardiac output
- NT-ProBNP geeft water -en zoutretentie
- Is waarschijnlijk ontstaan als evolutionair overlevingsmechansime ter berscherming tegen door door verbloeding
- NT-ProBNP geeft water -en zoutretentie
- Hypertensie → RAAS → Vochtretentie, Backward RV, Bronchospasme
Anamnese
- Nycturie
- Orthopneu
- Gewichtstoename (>2 kg/dag kan je niet bij-eten en is per definitie vocht)
Onderzoek
- Overvulling
- CVD
- Ascites
- Oedemen
- Wegen
- Hypertensie, tachycardie
- Dyspnoe/verlaagde saturatie
- Auscultatie
- Souffle
- Crepitaties
- S3, in linker zijligging, klok stethoscoop tpv apex (heel specifiek)
- Ictus cordis > midclaviculairlijn
- Oedeem
- Pretibiaal, of sacraal indien bedlegerig, hepatomegalie, ascites, verhoogde CVD
- Aanvullend onderzoek
- Altijd: NT-Pro-BNP (en Hb) en ECG
- Peptide, uit te scheiden door linker- en rechter kamer (hoge NPV, lage PPV - kan ook door COPD, nierfunctiestoornis, hoge leeftijd komen)
- BNP (biologisch actief) is voordelig gezien daardoor ↑ natriurese, ↑ diurese, remt RAAS, remt sympathicusactivatie, geeft vasodilatatie
- Normaalwaarden
- Ook belangrijk om geindividualiseerde normaal-/streeefwaarde te weten[2]
- >2x upper limit is te hoog
- <35 of <125 én ECG normaal → hartfalen zeer onwaarschijnlijk
- ≥35 of ≥125 en/of ECG afwijkend → echo
- Vals-positief: verhoogd bij nierfalen, AF, ernstige infectie
- ATAL: nieuwe methode om direct met alleen NT-proBNP uit te sluiten resp aan te kunnen tonen bij uiterste waarden[3]
Rule-out NT-proBNP (ng/l) Rule-in NT-proBNP (ng/l) < 75 jaar 125 ng/L
14.7 pmol/L< 50 jaar 450 ng/L
53.2 pmol/L≥ 75 jaar 450 ng/L
53.2 pmol/L50-75 jaar 900 ng/L
106.4 pmol/L≥ 75 jaar 1800 ng/L
212.8 pmol/L
- Ook belangrijk om geindividualiseerde normaal-/streeefwaarde te weten[2]
- Peptide, uit te scheiden door linker- en rechter kamer (hoge NPV, lage PPV - kan ook door COPD, nierfunctiestoornis, hoge leeftijd komen)
- Altijd: NT-Pro-BNP (en Hb) en ECG
-
- Altijd: ECG
- Linker asdraai/LVH, doorgemaakt infarct, ritmestoornis/AF, QRS > 130
- Bij LBTB: linkszijdig pacen verbetert pompfunctie significant
- Echo: bij afwijkende waarden (zie boven)
- X-thorax: lage sensitiviteit/specificiteit; indien CTR > 0.5 geen actie nodig indien geen vermoeden hartfalen[4]
- Altijd: ECG
Beleid
- Lab (indien nog niet gedaan)
- TSH, Hb, glucose, Na, K, kreat, CVRM
- Anemie met ijzertekort corrigeren verbetert prognose significant
- Symptomen verlichten:
- Diuretica
- Start low, go slow
- 2-7 dagen dubbele dosering. Dus na bijvoorbeeld 3 dagen verhogen tot normovolemisch
- Geen verschil tussen furosemide en bumetanide
- Furosemide 40mg = bumetanide 1mg
- Combineer met ACE-r/ARB (door diureticum RAAS-activatie)
- Steunkousen/zwachtelen
- Let op: kans acute decompensatie. Combineren met lisdiureticum (flexibel beleid iom patient), evt 1 been tegelijk zwachtelen, direct contact bij dyspnoe
- Diuretica
- Dagelijks wegen
- Behandeling bij huisarts: diastolisch hartfalen (HFpEF)
- Verwijzen?
- De huisarts behandelt HFpEF doorgaans zelf.
- Medicamenteus
- Systolisch: HFrEF en HFmrEF
- 5 medicijnen cruciaal
- ACE-r/ARB
- Geen verschil is effectiviteit
- Candesartan heel subtiel doseren
- Geen verschil is effectiviteit
- SGLT2-remmer
- Betablokkers
- Aldosteronantagonisten (spironolacton of eplerenon) - remmen laatste stap RAAS
- Indien onvoldoende effect: Entresto (sacubitril/valsartan, combinatie neprilysineremmer en ACE-r (Angiotensin receptor-neprilysin inhibitors -ARNI) - nog niet in NHG-standaard, door cardiologen vast onderdeel behandeling) - werking zoals BNP!
- Prognose beter dan enkel ACE-r of ARB
-
Bron: Aernoud Somsen, cardioloog CCN[5] Parameter ACE-remmer / ARB Entresto (Sacubitril/Valsartan) Kosten (indicatie) ~ € 10 / maand ~ € 130 / maand Relatieve sterfte (CV) Referentie 20% lager dan ACE-remmer Kans op opname HF Referentie 21% lager dan ACE-remmer Levenswinst Referentie + 6-8 maanden Kosteneffectiviteit Hoog Acceptabel (~€ 25k per QALY)
- ACE-r/ARB
- Verder:
- Diureticum (vooral als interventie ca 2 wk, niet als therapie: zo min mogelijk, alleen bij vochtretentie/ontregeling), digoxine (alleen bij AF), acetylsalicylzuur/antistolling (bij retentie bloed in apex)
- Streef naar maximale dosering (gaan remodelling tegen)
- Combinatie cq (laag) starten[6] is het belangrijkst, dosistitratie daarna voor puntjes op de i
- Ideaal: dosisverlaging van één middel om ruimte te maken in tensie voor ander middel
- Stop niet-voordelige antihypertensiva (bijv calciumblokkers, thiazidediuretica)
- Maatwerk
- 5 medicijnen cruciaal
- Systolisch: HFrEF en HFmrEF
- Bij sterk vermoeden hartfalen kan huisarts medicatie bij verwijzing alvast starten, of de medicatie zelf instellen indien de patiënt niet naar de cardioloog kan of wil.
- Redenen voor consultatie of (terug)verwijzing naar de cardioloog:[7]
- vermoeden van hartfalen met afwijkend ecg en/of verhoogd (NT-pro)BNP (overweeg kwetsbare patiënten bij wie diagnostiek en behandeling in de tweede lijn niet wenselijk zijn niet te verwijzen)
- geleidelijke progressie van het hartfalen ondanks adequate instelling op medicatie.
- exacerbatie hartfalen: bij ernstige of aanhoudende klachten ondanks behandeling.
- dehydratie: bij ernstige of aanhoudende klachten ondanks behandeling.
- Redenen voor overleg met de cardioloog:
- achteruitgang van de nierfunctie of elektrolytstoornissen
- persisterende hypertensie ondanks adequate instelling op hartfalenmedicatie
- onvoldoende controle van symptomen van angina pectoris met hartfalenmedicatie
- patiënt is mogelijk gebaat bij multidisciplinaire hartrevalidatie
- Progressieve ziekte, verwijzen verstandig ivm follow-up
- Zout: kan gewoon, niks toevoegen
- Geen zoutvervangende producten die kalium bevatten, cave hyperkaliëmie bij RAAS-remmers
- Geen vochtbeperking
Controle:
Bij klachten of anders 2w na aanpassing controleCheck NF en elektrolyten 2(-4) weken na ophogen, met name bij ACE en ARTs
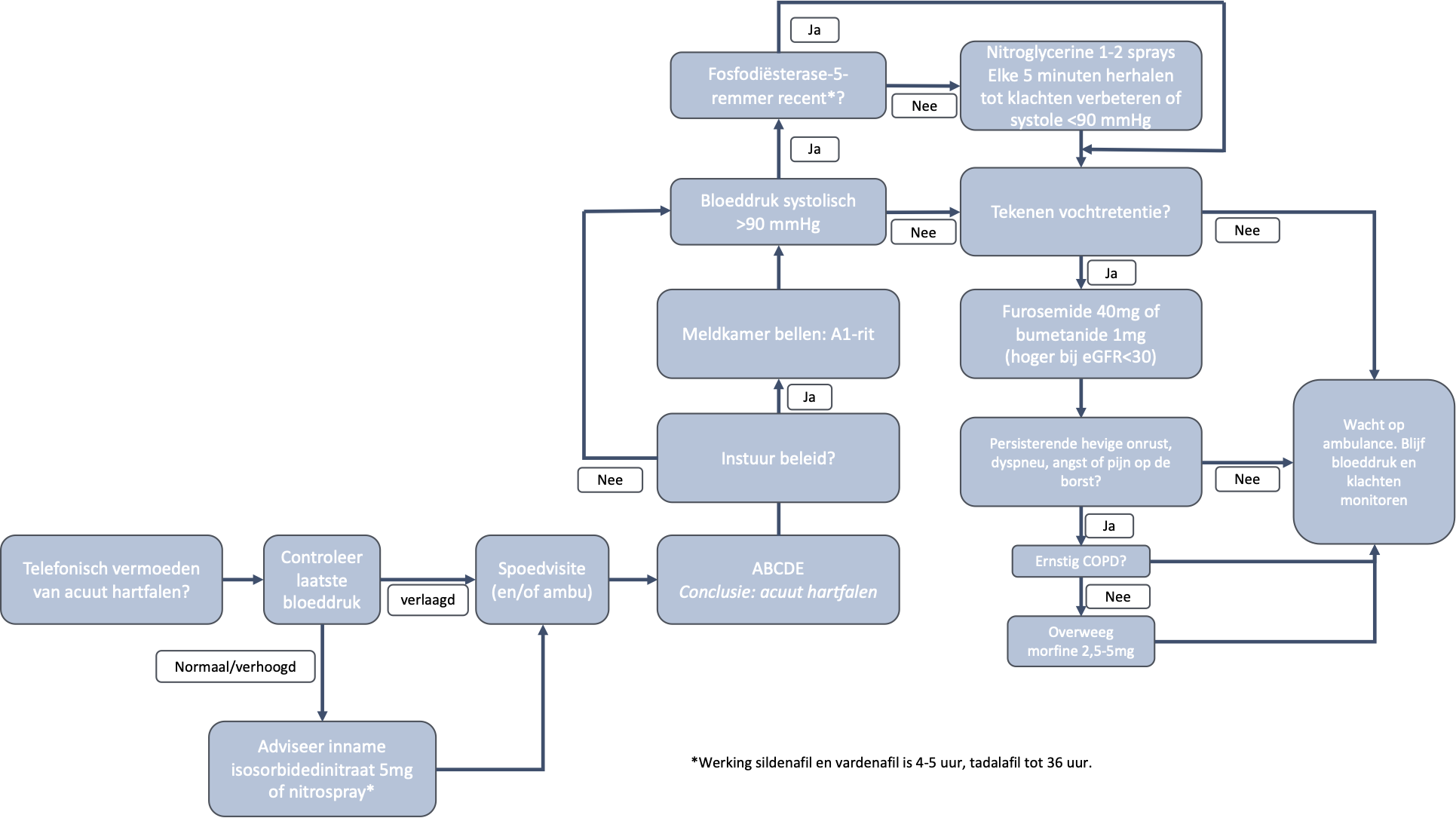
Acuut hartfalen
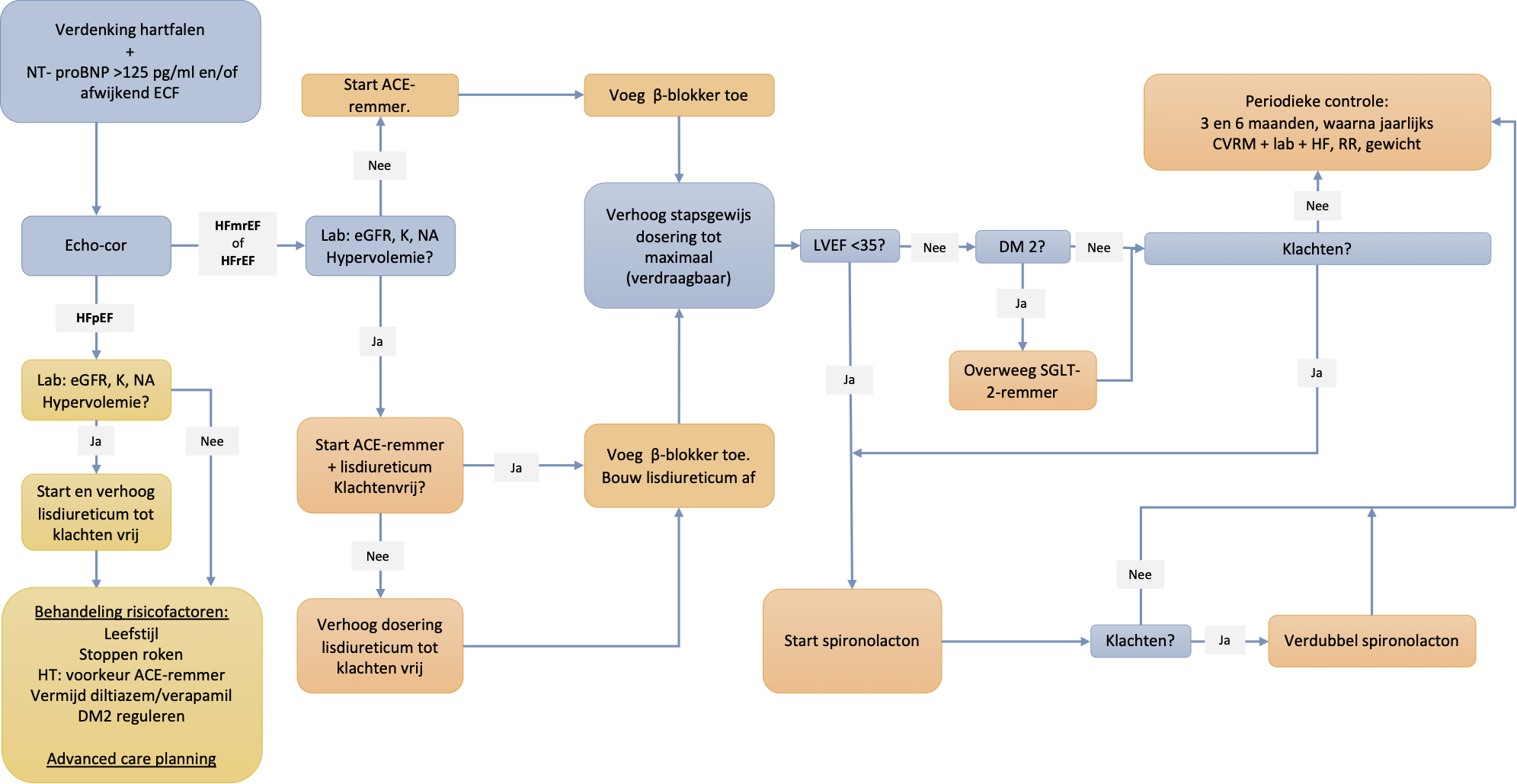
Samenvatting stappenplan medicatiebeleid onderhoud decompensatio cordis:
- Medicamenteuze behandeling van HFpEF
- Streef naar symptoomverlichting en verbetering van de kwaliteit van leven.
- Behandel cardiovasculaire en niet-cardiovasculaire morbiditeit conform de betreffende richtlijnen.
- Behandel hypertensie volgens de NHG-Standaard Cardiovasculair risicomanagement, maar vermijd calciumantagonisten met een niet-dihydropiridinestructuur (diltiazem en verapamil).
- Geef bij tekenen van overvulling een lisdiureticum; verlaag de dosis als de patiënt voldoende ontwaterd is tot de laagste effectieve dosering of staak tijdelijk.
- Start SGLT-2 remmer
Medicamenteuze behandeling van HFrEF en HFmEF
- Als interventie: lisdiureticum om te ontwateren, afbouwen tot laagst effectieve dosering
- Bijvoorbeeld 20mg 1dd of intermitterend 40mg 1dd (afh van gewicht)
- Bijstarten ACE-remmer op geleide van eGFR (indien niet te verdragen ARB) in lage dosering.
- Bijv: Enalapril 2,5mg 2dd (streef 10-20 2dd) lisinopril 1d2,5-5mg (streef 1d20-35).
- Niet ophogen bij K>5 of eGFR <30.
- Indien overgevoelig voor ACE: ARBs.
- Candesartan 4-8mg 1dd (streef 32 1dd) valsartan 40mg 2dd (streef 160 2dd)
- Start SGLT-2
- Bètablokker (niet bij overvulling!) obv tensie en maximaal verdraagbare dosering. Liever lager dan risico DC. Metoprolol mga 12,5-25mg 1dd (streef 200). Bisoprolol 1,25 1dd (streef 10mg 1dd)
- Betablokkers en RAS remmer opbouwen tot maximaal verdraagbare dosering, elke 2 weken. (Let op tensie, bradycardie)
- Eventueel bijstarten aldosteronantagonist
- NIEUW: i.p.v. ACE remmer+betablokker: Entresto
- Géén verapamil of diltiazem (negatief inotroop). Digoxine is niet positief inotroop[8]
