Dermatologie - Ziektebeelden Ziektebeelden
Acne vulgaris
- Verstopping/ontsteking van talgklierfollikel (=sebum)
- Acne door combinatie van:
- Verhoogde talgproductie
- Hyperkeratose follikeluitvoergang
- Bacteriële kolonisatie talgklierfollikel door Cutibacterium acnes (voedt zich met sebum)
- → vorming hoornprop (microcomedo) door sebum en loskomende keratinocyten
- Multifactorieel: genetisch, voeding, hormonen, huidproducten
- Hormonaal: verhoogde talgproductie door oa testosteron, dihydrotestosteron DHT (systemisch door ACTH en LH, lokaal vanuit DHEA en DHEAS), groeihormoon GH en insulin-like growth facor (IGF-1)[1]
- Voeding: via IGF-1 → verhoging talgproductie en androgene signalering. Voeding met veel melkeiwit (whey en caseïne) of een hoge glycemische index (GI, snelheid van opname koolhydraten in bloed) versterkt dit. Vermindering melkeiwit en meer laag-glycemische voeding verlagen IGF-1.[2]
- Weinig bewijs dat chocolade talgproductie verhoogt, maar wel aanwijzingen dat chocola (vooral met hogere glycemische index) kan leiden tot meer acne. Donkere chocolade mogelijk minder comedogeen, maar niet goed onderzocht[3].
- Metformine remt IGF-1, ook relatie met PCOS[4]. Aanwijzingen klinische verbetering acne.[5]
- Verder:
- zon over algemeen gunstig
- tropen verergert vaak juist door hoge vochtigheidsgraad
- stress
- Acne door combinatie van:
- Folliculair gerangschikte comedonen; open (zwart) en gesloten (wit), papels, papulopustels, noduli/nodi, cysten; bij ernstige vormen (acne conglobata) en littekens
- Vormen
- Acne vulgaris
- Acne conglobata (vooral mannen)
- dubbel-, groeps- en reuzencomedonen, infiltraten, abcessen, cysten, (atheroomcysten), soms fistels of littekens
- geprotraheerd beloop, moeilijk te behandelen
- Zeldzaam: acne fulminans (heftige vorm met ulceratie en acute koorts)
- Acne ectopica
- ongewone plaatsen (liezen, oksels (=hidradenitis suppurativa genoemd), nates)
- 13-35 jaar
- therapie moeizaam: lokale hygiëne (wassen met povidonjoodscrub), geen deodorant; niet scheren, orale antibiotica (s. aureus). Evt CO2-laser.
- ‘Acne excoriée des jeunes filles’
- vooral krab- en knijpeffecten, slechts geringe acnelaesies gelaat
- Diagnose: klinisch
- Voorkomen comedonen van belang (dd bacteriële folliculitis ← pustelkweek)
- DD:
- Demodex-folliculitis
- Lijkt sterk op rosacea, vaak op wang/neus, is echter vaak eenzijdig
- Veroorzaakt door commensale mijt (Demodex folliculorum), vaak bij immunogecompromitteerden. Tevens bij rosacea en dermatitis perioralis
- Diagnose: mbv comedonenquetscher talg voor microscopie
- Behandeling: oraal of lokaal metronidazol, oraal ivermectine of lokaal permetrine
- Beste effect[6]: ivermectine oraal 0.2 mg/kg eenmalig
- Rosacea (couperose)
- Dermatitis perioralis
- Milia (gerstenkorrels)
- kleine subepidermale keratinecysten, ontstaan uit niet goed ontwikkelde talgklieren of eccriene zweetklier
- Behandeling: aanprikken met naald en uitdrukken mbv comedonenquetscher; recidief zelfzaam. Bij kinderen spontane verdwijning.
- Malassezia-folliculitis
- Demodex-folliculitis
- Invloed dieet
Therapie[11]
3 peilers:-
- keratolyse (peeling) → salicylzuur, benzoylperoxide, retinoïden, azelaïnezuur
- vermindering talgklierproductie → benzoylperoxide. Evt oraal anti-androgenen en retinoïden
- bacteriostase → benzoylperoxide, azelaïnezuur. Evt topicaal clindamycine of oraal doxycycline, tetracycline of erytromycine
- Benzoylperoxide gel 10% (cave bleken kleding, na 3 maanden maximale effect; evt ook verkrijgbaar als 5%)
- Helpt 10% per maand. Bij beter worden doorsmeren (tot puberteit voorbij is)
- Bij niet verbeteren (m'n rug/borst): kan ook door gist komen, neemt kweek van folliculitispusteltje (banaal/bacterieel) en biopt (Gist? Pityrosporum folliculitis? Demodex?)
- Azelaïnezuur crème 20%
- Remming folliculaire keratinisatie en bacteriostatische werking, vermindering pigment (dicarboxylzuur/dicarbon-vetzuur)
- Verergering eerste 3-4 weken, daarna verbetering die maximaal is na enkele maanden
- 1-2×/dag dun aanbrengen gedurende 3–6 maanden, zo nodig tot 12 maanden.
- Bij 1×/dag gebruik, 's avonds aanbrengen vanwege vermindering melatocytfunctie; overdag een zonnebrandcrème met hoge beschermingsfactor gebruiken.
- Retinoïden
- Adapaleen gel 0,1%, 1dd 's avonds
- Minder bijwerkingen dan tretinoïne bij gelijke werking
- Beginnen Differin gel 's avonds icm clindamycine gel (1%) 's ochtends.
- Tretinoïne creme 0,02-0,5% 1dd 's avonds
- Bij onvoldoende effect: 0.1% oplossing gebruiken
- Gecontra-indiceerd (topicaal als systemisch) in zwangerschap
- Adapaleen gel 0,1%, 1dd 's avonds
- Topicale antibiotica
- Clindamycine lotion 1% 1dd 's ochtends. Minimaal 6 weken, maximaal 3 maanden
- Erytromycine oplossing 1%. Minimaal 6 weken, maximaal 3 maanden
- → Combinatiepreparaat: 0,025% tretinoïne met 1% clindamycine tube 30g
- Orale antibiotica
- Doxycycline 100mg 1dd (effect na enkele weken, gebruik max 6 maanden), cave zwangerschap, gebruik oraal anticonceptivum
- bij gastro-intestinale of fotosensitieve bijwerkingen 40 mg 1dd
- Doxycycline 100mg 1dd (effect na enkele weken, gebruik max 6 maanden), cave zwangerschap, gebruik oraal anticonceptivum
- Anti-androgenen (oestrogenen remmen androgeenproductie via hypofyse)
- Isotretinoïne oraal 0,1-1,0 mg/kg
- Zie ook tekst e-consult voor uitleg voorzorgsmaatregelen
- Fabrikant 0,5-1,0 mg/kg. Dermatologen: 0,1-0,3 - Roaccutane
- Cumulatieve dosis 120 tot 150 mg/kg
- Obv gew 60 kg = 7200-9000 mg totaal. Gebaseerd op 20mg/dag > 12-15 maanden.
- Cumulatieve dosis 120 tot 150 mg/kg
- Cave: teratogeniciteit bij vrouwen in vruchtbare leeftijd (gecontraindiceerd). Bijwerkingen (droge mond en ogen, stoornis leverfunctie en lipidenstofwisseling (TG's ↑ HDL ↓) en zelden psychiatrische verschijnselen (angst, depressie, agressie). Relatie met IBD niet aangetoond.[15]
- Lab
- Voor behandeling, na 1 maand en daarna om de 3 maanden: ALAT, gamma GT, triglyceriden, totaal cholesterol[16]
- Zwangerschapstest bij vrouwen direct voorafgaand aan behandeling, idealiter maandelijks tijdens en 1 maand na behandeling
- Recente Delphi studie: voor behandeling én op piekdosering controle ALAT en triglyceriden. Geen indicatie voor bloedbeeld, GGT, bilirubine, albumine/totaal eiwit, LDL, HDL of CRP[19]
- Voor behandeling, na 1 maand en daarna om de 3 maanden: ALAT, gamma GT, triglyceriden, totaal cholesterol[16]
- Incisie, excisie of cryotherapie
- Evt optie bij ontstoken nodi en infiltraten of restinfiltraten. Bijv met stansbiopt.
- Infiltratie intralesionaal met triamcinolon A10
Rosacea (couperose)
- Teleangiëctasieën onderscheiden tov acne
- Vaak symmetrisch
- Bij 50% ogen/oogleden ook aangedaan (blefaritis, branderige/drogen ogen, tele's op ooglidranden, episcleritis)
- Verloopt met remissies en exacerbaties, vaak tgv persoonlijke trigger(s)
- Diagnose: klinisch
- Behandeling:
- Niet-medicamenteus
- triggers vermijden
- zonnebrandcreme, zeepvrije reinigingsproducten, hydraterende niet-vette creme
- Lokaal
- metronidazolcreme 2dd
- Evt: benzoylperoxidegel 5-10%, azaleïnezuurcrème FNA
- ivermectinecreme 1dd
- metronidazolcreme 2dd
- Per os
- 8-12 weken doxycycline 40mg mga proberen. Indien effect, verlengen met 4 extra weken.
- Anders switch naar isotretinoïne 0.25-0.3 mg/kg/dag
- Erytheem moeilijk te behandelen. Teleangiëctasieën evt mbv pulsed dye laser behandelen.
- Niet-medicamenteus

Eczeem (eczemateuze dermatitis of dermatitis)
Kenmerken
- polymorfie
- erytheem, vesikels, papels, zwelling, schilfering
- onscherpe begrenzing
- jeuk (soms aanvalsgewijs)
Vormen
- exogene eczemen
- ortho-ergisch contacteczeem
- vooral op plaatsen van dunne huid (bijv handen, hals, ogen). Kan ook op andere plek; overgevoeligheid nagellak uit zich vaak rond hals of ogen
- Type IV reactie (na sensibilisatie voor antigeen)
- luiereczeem (bijzondere vorm van ortho-ergisch eczeem)
- allergisch contacteczeem
- fotoallergisch contacteczeem
- ortho-ergisch contacteczeem
- andere eczemen
- atopisch (constitutioneel) eczeem
- acro-vesiculeus (dyshidrotisch) eczeem
- seborroïsch eczeem
- tylotisch (hyperkeratotisch) eczeem
- hypostatisch eczeem
- asteatotisch (craquelé-)eczeem
- overige (kokkogeen, juveniele plantaire dermatose)
- nummulair eczeem
- eczema mycoticum
- ziekten met eczemateuze kenmerken
- zwemmerseczeem/dermatomycose
- dermatitis herpetiformis
- impetigo
- scabies
- Behandeling
- Indifferente middelen. Algemeen: hoe droger, hoe vetter de zalf.
- Acuut eczeem is vaak natter, dan zinkoxide 5-10% toepassen.
- Daarna lanettewascrème of cetomacrogolcrème
- Chronisch: vette zalf
- Indifferente middelen. Algemeen: hoe droger, hoe vetter de zalf.
Tacrolimus en picrolimus
- Als huisarts prima mogelijk voor te schrijven[24]
- Calcineurine-remmers, remt de calciumafhankelijke signaaltransductie in T-cellen, waardoor de transcriptie en synthese van diverse cytokinen wordt verhinderd.[25]
- Vermelden dat dit kan irriteren.
- UV-straling: blootstelling aan zonlicht of andere bronnen van UV-straling tot een minimum beperken; de patiënt dient een zonnebrandmiddel te gebruiken en de huid te bedekken met beschermende kleding.
- Wees alert op lymfadenopathie; bij afwezigheid van een duidelijke oorzaak of bij acute infectieuze mononucleose staken van de behandeling overwegen.
- Vergroot risico infecties; bij geïnfecteerd atopisch eczeem de behandeling pas beginnen na herstel van de infectie.
- Leverfunctie: voorzichtigheid bij leverfalen omdat tacrolimus extensief wordt gemetaboliseerd in de lever (hoewel geringe systemische opname).
- De werkzaamheid en veiligheid zijn bij kinderen jonger dan 2 jaar niet onderzocht.
- Gebruik niet leidt tot huidatrofie. Bijwerking soms lokale irritatie; meestal na 2 weken voorbij[26]
- Tacrolimus bij eczeem even effectief als klasse-2-dermatocorticosteroïden
- Pimecrolimus gelijk aan klasse-1 corticosteroidzalf
- Werkt na enkele weken
- Indicaties
- Eczeem, psoriasis, lichen sclerosus en lichen planus
- Dosering eerste weken 2x/dag. Als symptomen verbeterd naar 1x/dag. Als na 2 weken geen verbetering, heroverweek diagnose.
- 2-16 jaar: tacrolimus 0,03% zalf[27]
- vanaf 16 jaar tacrolimus 0,1% zalf
- Dun aanbrengen, ogen en neus vermijden.
- Zonlicht expositie zo veel mogelijk voorkomen
- Kinderen: niet onder de 2 jaar. Daarna meldingen van lymfoom, 10 jaar opgevolgd bij kinderen, nooit iets schadelijks gevonden
- Patiëntinformatie link
Psoriasis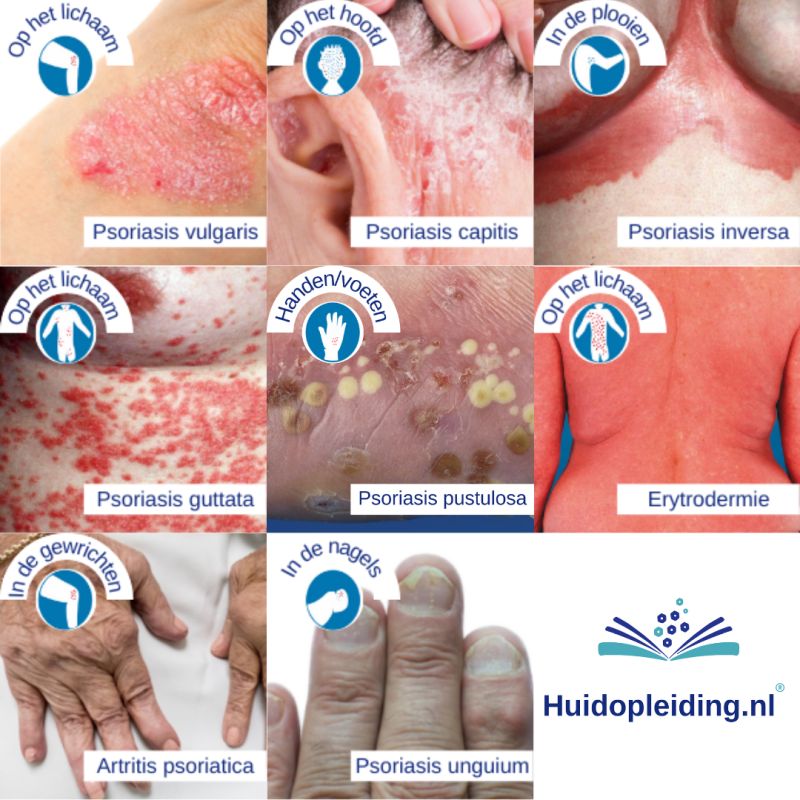
- Auto-immuunaandoening, familie-anamnese
- De helft van alle patiënten met psoriasis en 85% van alle mensen met artritis psoriatica heeft nagelafwijkingen. Slechts 5% van de mensen met psoriasis unguium (nagelpsoriasis) heeft daarnaast geen klachten aan de huid of gewrichten[28]
- Vraag naar rugklachten/spondyloartritis → verwijscriterium
Behandeling
- In het gelaat, lichaamsplooien en kinderen: klasse 2 ipv 3
- Locoid = hydrocortison-17-butyraat
- Tacrolimus/pimecrolimus zalf[29]
- Evaluatie 4 weken
Schema volgens NHG-richtlijn Psoriasis[30]
- Klasse-3-corticosteroïd, 1 maal daags, gedurende 4 weken (zalf, crème, emulsie of lotion).
- Betamethason is een sterk werkend (klasse 3) corticosteroïd. Het heeft een anti-inflammatoire, antiproliferatieve en vasoconstrictieve werking.
- Lotion: betamethason (Betnelan) scalplotion 100 ml
- Bij onvoldoende effect stap 1: combinatiebehandeling met vitamine-D-analoog in de ochtend en een klasse-3-corticosteroïd in de avond gedurende 4 weken.
- Calcipotriol is een synthetisch vitamine D3-derivaat. Het remt de proliferatie en stimuleert de differentiatie van epidermale keratinocyten.[31]
- calcitriol zalf/lotion 60 g resp ml
- Bespreek of het (duurdere, 1 maal daagse) combinatiepreparaat meerwaarde heeft voor de patiënt
- Dovobet of calcipotriol/betamethason 0,5mg/50ug/g (ca €60 medicijnkosten per 60 g vs €10+20)
- Zalf: Calcipotriol/Betamethason 0,5mg/50ug/g, 60 g
Crème: calcipotriol/betamethason Wynzora, 60 g
Gel: Dovobet, 60 g
Schuim: Enstilar, 60 g
- Stap 3
- Bij onvoldoende effect stap 2: klasse-4-corticosteroïd, 1 maal daags, gedurende 4 weken
- dermovate/clobetasol
- Bij hardnekkige schilfering: overweeg een klasse-3-corticosteroid onder occlusie (maximaal 2 weken)
- Of betamethason/salicylzuur (Diprosalic)
- Of Salicylzuur 10% of 20% in vaseline[32]
- Bij onvoldoende effect stap 2: klasse-4-corticosteroïd, 1 maal daags, gedurende 4 weken
- methotrexaat
- ciclosporine
- biologicals
- lichttherapie
Folliculitis
- Vaak staphylococcus aureus
- Expectatief
- Hibiscrub 4% 250ml, 2dd aanbrengen
- Flucloxacilline of claritromycine
- Gram-negatieven folliculitis (oa Hot tub / whirlpool folliculitis)
- Pseudomonas, Proteus, Klebsiella, E. coli.
- Expectatief, hibiscrub, Flammazine (zilversulfadiazine) crème of ciprofloxacine
- DD demodex
- ivermectine creme of tabletten, metronidazol crème, gel of tabletten, permetrine 5% crème
- DD pseudofolliculitis barbae
- Tgv te kort scheren
- Zie goede uitleg huidziekten link
Allergie
- Antihistaminica vooral type 1
- Dermovate vooral type 4
- Prednison voor beide
Pityriasis versicolor (zomergist)
- Zowel hypo- als hyperpigmentatie komt voor
- Trektest: schilfertjes in laesie
- Woods lamp: fluorescerend witte laesies > schimmel/gist. Oranje puntjes: bacterie
- Imidazool of terbinafine lokaal gedurende 2 weken
of
seleniumsulfideshampoo 2,5% 1 dd gedurende 1 week - Oraal antimycoticum + ketoconazol shampoo ivm strooien
- Selsunshampoo 1dd gedurende 1 wk. 10 minuten laten intrekken voor afspoelen.
Melasma
- Besproken dat peeling bij huidtherapeute inderdaad een goede optie kan zijn voor melasma. Alternatief is creme met combinatie hydrochinon en tretinoine. Dit kan na de zomer.[34]
Pityriasis rosea

- Harald patch / plaque mère 1 week voorafgaand
- Met name jonge mensen in voor- of najaar.
- Erythemato-squameuze dermatose met jeukende, nummulaire ovale laesies in dennenboomconfiguratie.
- ovale laesies met lengte-as volgens de splijtlijnen vd huid
- Acuut verlopend, spontaan genezend (in 5-6 weken)
- Bij klachten hormoonzalf en anders emoliens en geruststellen
Seborrhoisch eczeem
- Ernstig: itraconazol 200mg 1 week, combineren met ketoconazol shampoo
Dermatitis perioralis
- Eruptie van erytheem en pustels rond mond, kin en soms rond ogen en wangen. Vaak rondom lippenrood vrij.
- Met name na uitwendig gebruik corticosteroïden (hoge klasse) in gelaat → stoppen geeft ontwenningsverschijnsel (3-4 weken), daarna herstel.
- Stoppen met corticosteroïden!
- Evt remmen met metronidazolcreme (of tetracycline)
- Indien indicatie: pimecrolimus 2-4x/dag
Vitiligo
- Rondom lichaamsopeningen (ogen, mond, urethra, anus) depigmentatie?
- Bekend met autoimmuunziekten? Familie anamnese positief voor vitiligo of autoimmuunziekten?
- Zonexpositie kan een gunstig effect hebben op de repigmentatie, de gedepigmenteerde huid verbrandt echter snel, dus wel SPF gebruiken en langzaam ophogen.
- Gelaat
- pimecrolimus (Elidel) 10 mg/g crème, Tweemaal of éénmaal per dag aanbrengen op actieve plekken.
- tacrolimus 1 mg/g zalf, Tweemaal of éénmaal per dag aanbrengen op de aangedane huid. Kan in het begin branderig aanvoelen. Kan worden afgewisseld met Elidel crème als het te vet is. Als er puistjes ontstaan door afgesloten haarzakljes overstappen op de Elidel créme.
- Romp
- Mometason creme 4+/3- 1 dd. Na 3 maanden effect beoordelen. Bij verdere uitbreiding verwijzen voor combinatie van corticosteroïden en langdurig UVB-fototherapie[36]
- Evt fluticason (Cutivate) 0,5 mg/g crème, 1 x daags aanbrengen op vitiligoplekken op de romp
- Mometason creme 4+/3- 1 dd. Na 3 maanden effect beoordelen. Bij verdere uitbreiding verwijzen voor combinatie van corticosteroïden en langdurig UVB-fototherapie[36]
- JAK remmers (ruxolitinib) in ontwikkeling, in lokale vorm, maar nog niet vrijgegeven door EMA (eerder studie AMC, gesloten). Er zijn op dit moment geen geregistreerde JAK remmers beschikbaar voor vitiligo. En ook als de EMA het vrijgeeft, dan moet het eerst nog in Nederland worden geregistreerd, en er moet dan ook de vergoeding worden geregeld. Waarschijnlijk wordt dat een probleem, naar verwachting gaat het erg prijzig worden en er zijn veel vitiligo patienten. Advies: hou de website van de vitiligo patientenvereniging in de gaten voor nieuws over JAK remmers.
Keratosis pilaris
- Indifferente zalf, crème of lotion
- Producten met ureum zoals Calmurid OTC crème, ureum 5 of 10% in eucerine cum aqua, ureum 5 of 10% in lanettecrème I FNA, ureum 10% in vaseline, ureum 5 of 10% in vaseline cetomacrogolcrème, ureum 5 of 10% in vaselinelanettecrème FNA, ureum 5%, melkzuur 5% in vaselinelanettecrème.
- Hydrocortison-ureumzalf FNA bij een inflammatoire component. Ook pimecrolimus (Elidel) of tacrolimus (Protopic) zijn dan een optie.
- Tretinoïne crème 0.05% of adapaleen 1 mg/g
Hidradenitis suppurativa
- Roken, overgewicht, familiair, zweten, warmte
- Behandeling
- Medicamenteus
- Erytromycine applicatievloeistof (=Inderm), clindamycine oplossing of fucidinecreme 3 dd
- Bij comedonen Differin gel 1 dd 's avonds
- Bij folliculitis Betadine
- Evt langdurig (2-3 mnd)
- Doxycycline 100mg 1-2dd
- Minocycline 100mg 1-2dd, evt verlagen bij goed effect
- Chirurgisch
- Patientinformatie link
- Medicamenteus
Morphea
- Auto-immuuncomponent, meestal zelf-limiterend binnen 5 jaar
- Morphea en plaque (oppervlakkige variant, tot 30 cm)
- Morphea profunda (overlap eosinofiele fasciitis)
- Lineaire morphea (incl en coup de sabre, over gelaat)
- Morphea guttata (overlap lichen sclerosus)
- DD atrophoderma van Pasini en Pierini (bleker, atrofisch en verzonken)
- Huidziekten.nl noemt verschillende behandelopties, waaronder corticosteroïden, tacrolimus, imiquimod en MTX.
- Literatuursearch: weinig onderzocht. Vooral MTX eens per week gedurende 1 jaar, evt icm prednison dagelijks gedurende 3 maanden met afbouw daarna lijkt effectief bij morphea en plaque, echter totaal in 70 deelnemers beschreven.[39]
- Relatief grote kans op bijwerkingen. Bijwerkingen gerelateerd aan MTX oa alopecia, misselijkheid, hoofdpijn, vermoeidheid en hepatotoxiciteit, bijwerkingen gerelateerd aan prednison (gegeven in beide groepen) oa gewichtstoename (meer dan 5% van het lichaamsgewicht) en striae rubrae.
Shave-excisie
- Evt coaguleren bij doorbloeden
Tatoeage / tattoo
- Sporen van tatoeage terug te vinden in lymfeklieren[40]
- Kan lymfadenopathie veroorzaken[41]
- Pigment aanvankelijk in keratinocyten, fibroblasten, macrofagen en mestcellen. Trekt later terug in dermale fibroblasten, tenslotte in lymfeklieren
- Bij (verdenking) melanoom belangrijk te vragen of er sprake is van tatoeage, zeker voor sentinel node procedure[42]
Nog verwerken
Atrophie Blanche: wit, atrofisch gebied icm rode maculae (aan rand veneus ulcus)Postoperatief clariteomycine 10 dagen (of 7 dan, tot HV) profylaxe. Anders fluclox 500mg 4dd
Biopt bij gebruik topicale corticosteroïden: 2wk van tevoren stoppen met cortico's op deze (meest uitgesproken) plek
Ide-reactie: Eczemateuse reactie op een antigen op afstand, bijv mykide, bacteride. Vaak schimmelnagel, zwemmerseczeem. Kan zich ook uiten als acrovesiculeus, contact-, hypostatisch eczeem uiten.
Type 4-reactie.
Behandeling: oorzaak behandelen, strooireacties met corticosteroïden. Evt prednison als hevig.
Hypodermitis: paars geïndureerde huid bij chronische veneuze insufficiëntie.
Volgende stadium lipidermatosclerose: aspect "omgekeerde champagnefles"
Putjeszolen / clindamycine 1%/benzoylperoxide 5%-gel 1 dd gedurende 3-4 weken
Behandeling- Clindamycine 1%/benzoylperoxide 5%-gel 1 dd gedurende 3-4 weken
- benzoylperoxide voor betere penetratie hoornlaag
- Miconazolcrème 20 mg/g 2 dd bij onvoldoende effect en bij kinderen < 12 jr
- Bij oorzaak hyperhidrose evt aluminiumhydroxide
1. Acne vulgaris
2. Eczeem
3. Psoriasis
4. Vitiligo
5. Ulcus cruris
