Hand-pols - Aandoeningen Kennisonderwerp
Ziektebeelden, diagnostiek en behandeling obv methoden plastische chirurgie
Algemeen
- Knijpkracht dominante hand is 10% hoger dan niet-dominante zijde
- Zenuwletsel
- 2-puntsdiscriminatie middels paperclip ~5mm. Zet punten dichtbij elkaar op niet-aangedane vinger/deel. Verbreden tot 2 verschillende punten. Dan testen op aangedane deel.
- Behandelen binnen < 1, max 2 wk (maar dan lastiger opereren)
Carpaal tunnel syndroom / CTS
Klassiek of mogelijk CTS? Klassiek, indiceert behandelen zonder AO (niet bijdragend), indien volwassen en alle onderstaande:- Tintelingen en/of pijn en/of doof gevoel distaal n. medianus
- ’s Nachts wakker van klachten
- Houdings/activiteitafhankelijk
- Geen aanwijzing voor andere oorzaak
Anamnese
Nachtelijke paresthesieën. Wapperen vermindert klachten.Onderzoek
Hypo- of asensibiliteit medianusgebied (let op topjes). Beperkt: atrofie thenar (spierzwakte mn abductie en oppositie duim), test van Finkelstein / teken van Tinel.Sensibiliteit medianusgebied intact. Geen atrofie thenar. Geen spierzwakte in intrinsieke handspieren. Tinel bdz ongestoord.
Beleid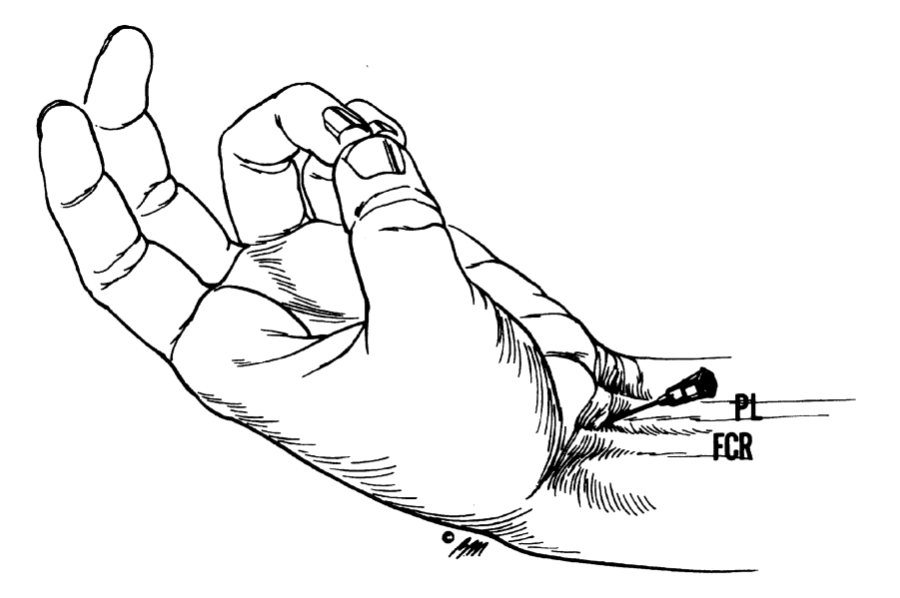
- Expectatief (35% remissie binnen 6 weken, 50% stabiel; remissie in 2 jaar, 25% verergering en kans op zenuwschade)
- (nacht)spalk
- Cortisoneninjectie
- CTR / carpal tunnel release
De Quervain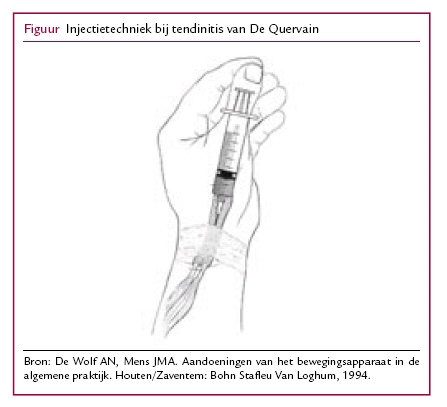
LO: Finkelstein/Eichhoff, abductie en extensie duim tegen weerstandB: spalk + fysio, injectie kenacort/lido 1ml in 1e extensorloge, PKOK 20min
Triggerfinger / TVS
- Pathofysiologie/ fibrochondreuze metaplasie of "kraakbeenmetaplasie" van de stenotische A1 pulley
- Tendovaginitis is eigenlijk misnomer, geen infammatie aangetoond[3]
- Congenitaal ook mogelijk. Alleen opereren (v-lap doornemen A1) indien niet spontaan reponeert (tot 4 jaar kan zo goedkomen).
Anamnese
Duur? Permanent of reponeerbaar? Rust/NSAID/injectie toegepast?Onderzoek
Palpabele, pijnlijke nodus vastzittend aan pees tpv A1 pulley. Lichte snapping, bij volledige flexie triggering. Pijnsensatie soms verwarrend tpv PIP gewricht.Bij TVS dig 1: kapandji (1-10 oppositie duim), vergelijk met andere hand.
Beleid
- NSAID (indien geen nierfunctiestoornis of maaglijden)
- Cortisoneninjectie:
- 60% succeskans na 3 maanden bij 1e injectie, 36% na 2e (en 0% na 3e). Minder bij DM.
- Overweging om na eerste injectie te opereren[4]
- Dit gezien atrofie en verzwakking pees.
- Vaker dan 2x injectie (in zelfde episode) niet zinnig
- Resultaat cortisonen na 10-14 dagen
- Contra-indicatie cortisolinjectie: insuline-afhankelijke DM
- Overweging om na eerste injectie te opereren[4]
- 0,5 ml triamcinolonacetonide A40, aanlengen met 0,5 ml lidocaine
- Of: 1ml kenacort A40[5]/ropivacaïne
- Lidocaïne+NaBic 10:1
- Evt mengen: lido/bupi/nabic 10/10/1 (obv 8,4% bic)
- Loodrecht of 45 graden naar proximaal
- Compl: depigmentatie, vetnecrose. Zeldzaam: peesruptuur.
- 5-6 wk controle ter evaluatie.
- Of: 1ml kenacort A40[5]/ropivacaïne
- 60% succeskans na 3 maanden bij 1e injectie, 36% na 2e (en 0% na 3e). Minder bij DM.
- < 6mnd en geen triggering, 1 vinger en geen duim: Spalk MCP in 10-15* flexie, PIP en DIP vrij, 6 weken continu. Liefst combineren met injectie. Mn in ochtend? Nachtspalk!
- Chirurgische release A1 pulley. 97% succeskans zonder complicaties (infectie, bowstringing, zenuwletsel [neuropraxie - 3 maanden aankijken of transectie], littekenverharding).
- Bij reuma geen tenosynovectomie ipv pulley release[6]
- Uitvoering
- PKOK 25 min: bloedleegte, V-vormige incisie tpv pulley (richting ulnair).
- HV 2 weken.
- 2 weken niet tillen/belasten; wel flexie in MCP. Daarna revalidatie en littekentherapie ter voorkoming verklevingen
- A2 en A4 nooit doornemen (bowstringing, verhoogde flexiearbeid en flexiedeficit). A1 geen probleem.
- A1 en A2 0.4-4mm gescheiden
- Postoperatief beleid:
- Drukverband 24 uur. Dan zelf afhalen en pleister plakken.
- Oefenen, elk uur 10 maal buigen/strekken
- Hechtingen verwijderen 10-14 dgn
- Gedurende 2 weken niet weken in (zwem)bad of sauna.
- Bij tekenen van infectie (roodheid, koorts, toename pijn/zwelling) contact
Zwelling DD
- lipoom
- extensor tendosynovitis
- extensor digitorum manus brevis
- Reusceltumor (Green's p2012) (huidziekten: beenmerglijn monoblast- macrofaag-reuscel -> granuloom)
- Vaak lokaal agressief in bot (op rontgen goed zichtbaar)
- Tenosynoviale reusceltumor[7]
- Granuloma pyogeneticum
- neuroom (na zenuwletsel)
- Mucoïdcyste (DIP)
Ganglion
Als pijn: expectatief geen goede optie.
Uitleg tav kliniek en therapeutische opties, inclusief expectatief (50% spontaan verdwenen in 5 jaar), aspiratie (30% succes na 1-4 jaar) en chirurgische verwijdering (70-90% succeskans).[8]Voorlichting tav procedure, risico's en complicaties (incl recidief en standsafwijking gewricht).
Ganglion dorsale pols
vaak uitgaande van het SL ligament (evt met lange steel), soms van extensorpeesschede (alle extensorcompartimenten). X om intra-ossale component uit te sluiten is aanbevolen, echo om oorsprong te bepalen.
Beeldvorming
X: Intra-ossale component?
Echo: Aard? Oorsprong vanuit gewrichtskapsel danwel peesschede?
Beeldvorming
X: Intra-ossale component?
Echo: Aard? Oorsprong vanuit gewrichtskapsel danwel peesschede?
Ganglion volaire pols
Direct over de rand van de distale radius of iets meer distaal bij tuberculum van scaphoid. Afkomstig uit kapsel en ligamenten radiocarpaalgewricht. Cave betrokkenheid a radialis! Altijd Allen’s test.Ganglion flexorpeesschede
Afkomstig uit peesschede thv A1 pulley. Klein (3-8mm), stevig, pijnlijk palpabel thv MCP crease. Vastzittend aan peesschede, niet meebewegend bij flexie.Greens: Needle rupture followed by a steroid injection and digital massage to disperse the cyst’s contents can frequently delay or obviate the need for surgery. Several attempts at conservative treatment are recommended before surgery, with the patient’s understanding that recurrences might happen.
V Not: vaak tpv A1 pulley, puilt daar langs en geeft klachten. B/ TVR en resectie ganglion. PKOK 20-30 min.
PIP-ganglion
Lijkt op mucoidcyste, 3-5mm, zijdelings van extensorpees, pijnlijk. Vaak Bouchard's nodi. Rx+.
Mucoïdcyste
Ganglion van DIP-gewricht, vaak tussen 50-70 jaar. 3-5mm, zijdelings van extensorpees en tussen dorsale DIP crease en eponychium. Soms nagelmatrix aangedaan. Vaak Heberdense nodi en arthrotische veranderingen op X. Geen echo.- Een afwachtend beleid is gerechtvaardig als er geen klachten zijn. De cyste kan spontaan verdwijnen.
- Chirurgisch: zowel cyste als osteofyten behandelen voor bevredigend resultaat.
Pulpa:
TSGCT (tenosynoviale reusceltumor van de tendon sheath), glomustumor, synoviaal sarcoom, osteochondroom.
Carpometacarpal Boss
Zwelling tpv basis MC 2-3. Stevig, benig, immobiel en gevoelige zwelling; goed zichtbaar bij flexie. Kleine ganglion erbij in 30%. Behandeling liefst nonoperatief (spalk, NSAID, kenacortinjectie)
X-hand in 30-40 graden supination en 20-30 graden ulnairdeviatie (“carpal boss view”) --> artrotische veranderingen en carpal boss.
X-hand in 30-40 graden supination en 20-30 graden ulnairdeviatie (“carpal boss view”) --> artrotische veranderingen en carpal boss.
Flexor tenosynovitis
Het teken van Kanavel (Kanavel's cardinal sign) is een klinisch symptoom dat voorkomt bij patiënten met een infectie van een buigpeesschede in de hand (flexor tenosynovitis), een ernstige aandoening die snel functieverlies van de aangetaste vinger kan veroorzaken.Het teken bestaat uit vier componenten:
1. De aangetaste vinger wordt in lichte flexie gehouden.
2. Zwelling over de aangedane pees.
3. Pijn bij palpatie van de aangedane pees.
4. Pijn bij passieve strekking van de aangedane vinger.
Malletvinger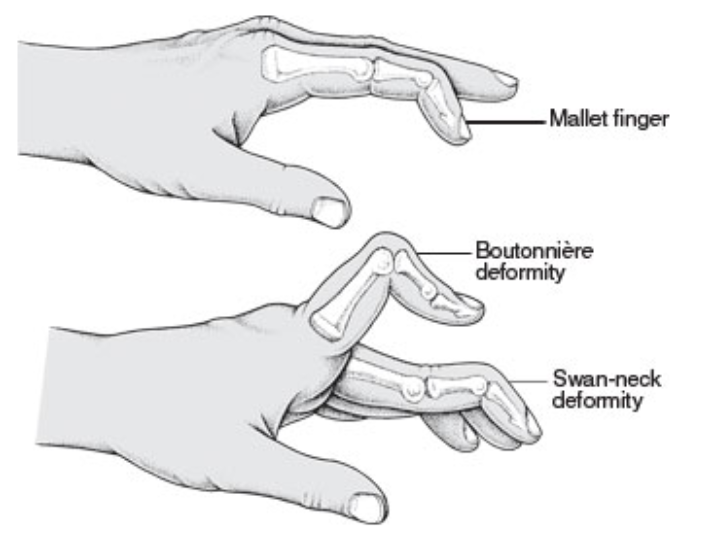
- Avulsie extensiepees DIP
- Behandeling: kan door huisarts mits geen operatieindicatie (slechts 2%)[9]
- Eerst X-vinger (alleen ter uitsluiting operatie-indicatie - mogelijk alleen harde indicatie bij hoog-energetisch trauma/crush letsel)
- Ossale mallet met avulsiefracment > 30% gewrichtsoppervlak?
- Volaire subluxatie distale phalanx?
- Zowel tendinogeen als ossaal conservatief behandelen met Malletspalk
- Extensiespalk 6-8 weken. Altijd in extensie houden![10]
- 6-8 weken continu dragen, gevolgd door 2-4 weken nachtelijk gebruik
- 1x flexie: helemaal terug naar af
- Let op huidschade, nagelcompressie
- Dagelijks spalk verwijderen terwijl DIP in extensie houden.
- Laten rusten op vlakke ondergrond, huid laten drogen.
- Andere gewrichten immobiliseren niet nodig.
- Bestellen (let op goede maat[11][12]) link
- Operatief: 53% complicatierisico: nageldeformiteit, gewrichtsincongruentie, infectie, k-draad-falen, radiaire/ulnaire deviatie DIP, daarvan 73% nog aanwezig na 3 jaar
- Eerst X-vinger (alleen ter uitsluiting operatie-indicatie - mogelijk alleen harde indicatie bij hoog-energetisch trauma/crush letsel)
- Langetermijncomplicatie: zwanenhalsdeformiteit
- Hyperextensie PIP, flexie (en extensiebeperking) DIP
Boutonniere
- Na centrale sliplaesie
- Verdenking: Elson test (PIP in 90 graden, extensie moet niet mogelijk zijn; anders bewijzend voor laesie centrale slip)
- Acute centrale sliplaesie met extensiespalkje behandelen.
- Flexie PIP, hyperextensie DIP
- Niet te verwarren met Mallet
- Onderzoek: Elson test (PIP in 90 graden over tafelrand. Extensie P2 mogelijk tegen weerstand? Ontspannen in P3. Twijfel? Vergelijk L/R)
- Behandeling
- Acute fase:
- Extensiespalk PIP 6 weken
- MCP en DIP vrij laten (preventie contractuur)
- Controle 1-2 wk.
- Oefenen met F/E DIP. Evt nachtbrace aanv 6-8 wk
- Extensiespalk PIP 6 weken
- Chronsiche fase (>2 mnd):
- Spalk indien mogelijk, maar kans op onvolledige extensiemogelijkheid in PIP.
- Verwijzing naar orthopeed/handchirurg voor verdere evaluatie.
- Open letsel:
- Verwijzing naar handchirurg/orthopeed voor verdere evaluatie.
- Acute fase:
Zwanenhalsdeformiteit (swan neck deformity)
- Hyperextensie PIP, flexie PIP
- Vele oorzaken, vaak gerelateerd aan letsel volaire plaat PIP
- DD Charcot-Marie-Tooth disease (CMT)
- DD na Malletvinger
Jersey finger
- Geforceerde extensie van geflecteerde vinger (omgekeerd van Mallet)
- Avulsiefractuur FDP
- Insturen handchirurgie
- pees trekt terug, peesschede collabeert
Camptodactylie
- Flexiecontractuur van het PIP-gewricht
- Autosomaal dominant
- Behandeling: verwijzing handtherapeut/plastisch chirurg voor strekspalkje aangedane vingers, 6 maanden gehele dag
Clinodactylie
- Symptoom, geen aandoening
- Radiairdeviatie van vinger, vaak middenfalanx, meestal dig 5
- Vaak aangeboren, indien op jonge leeftijd spalk, soms conservatief te behandelen
- Chirurgische behandeling indien functioneel beperkend, vaak correctie-osteotomie
Scaphoïdfractuur
- Bij klinische sterke verdenking en negatieve bevinding X-scaphoid: behandelen als fractuur
- Onderamsgips
- MRI pols ter verdere evaluatie
- Indien geen afwijkingen: contusie. Gips af en starten oefeningen.
Artritis
- MCP-gewrichten
- tangentiële drukpijn (handen geven) pijnlijk
- gewrichtsspleet MCP niet goed te palperen
SL-letsel[13]
Onderzoek
Pijnlijke zwelling dorsaal proximale carpale rij bij flexie. Verdwijnt bij extensie. Flexie pols re beperkt tot 45 gr (li 55 gr).
Watson positief; pijnlijk met clunk (bij positieve test ook contralateraal).
Axiale druk bij extensie pols rechts pijnlijk. TFCC geen compressiepijn.
DRU lax bds, translatie niet pijnlijk.
Geen LT ballottement.
Pijnlijke zwelling dorsaal proximale carpale rij bij flexie. Verdwijnt bij extensie. Flexie pols re beperkt tot 45 gr (li 55 gr).
Watson positief; pijnlijk met clunk (bij positieve test ook contralateraal).
Axiale druk bij extensie pols rechts pijnlijk. TFCC geen compressiepijn.
DRU lax bds, translatie niet pijnlijk.
Geen LT ballottement.
- SLAC/SNAC
- SLAC (scaphoid lunate advanced collapse)
- Scapholunatum-diastase: normaal max 3mm. >3 mm is afwijkend. Neemt toe op knijpfoto.[14]
- SNAC (scaphoid nonunion advanced collapse)
- https://musculoskeletalkey.com/slac-and-snac-wrist/
- SLAC (scaphoid lunate advanced collapse)
- DISI (Dorsal intercalated segment instability)
- SL dissociatie (bijv door SLAC/SNAC) zorgt voor kanteling scaphoïd palmair en lunatum dorsaal → DISI
- X-pols in laterale opname: >60% (scapholunatum hoek >60º and capitolunatum hoek >30º)
- Kan onbehandeld lijden tot progressie naar SLAC pols
- DISI kan ook ontstaan secundair na excisie distale pool scaphoid in behandeling STT-artrose (SNAC)
- TFCC: meniscusachtige structuur ulnaire zijde pols, connectie ulna met carpalia
Dupuytren
9 typen strengvorming (palmair, commissuraal, natatoriaal, vinger (centraal/pretendineus, lateraal, spiraal, retrovasculair, geisoleerd)Depositie van type I en type III collageen, gemedieerd door contractie van fibromyocyten
Opereren vanaf 30 graden extensiebeperking (TPED) of pijn
Cave familiair, plantair (Ledderhose), m. Peyronie/peniele fibromatose, knuckle pads
Strengen aftekenen. Let op ulnair pink en thenarstreng
PIP- en MCP-deficit noteren in graden
Foto palmair, plantair en lateraal
PNF:
- Time-out. Aantekenen van de streng. Locale verdoving met xylocaine 1% met adrenaline 1:100.000, bicarbonaat. Desinfectie. Steriele expositie. Op meerder niveau's doornemen van de streng met een groene naald, stapjes van ongeveer 5mm. Dig 4 en 5 kunnen weer vrijwel volledig recht. Pleister.
Check classificaties (Tubiana!)
> evt Tubiana score (1: TPED 0-45; 2: 45-90; 3: 90-135; 4: >135 graden)
HV 10-14 dagen
Handrevalidatie: 3-6 maanden
Na 3 mnd ip vol belasten.
B/
| Fasciectomie | Fasciotomie (PNF - percutane naaldfasciotomie) | |
| Indicatie | >30 graden TPED |
Alleen bij MCP, max 2 stralen
|
| Voor-/nadelen | vrij lange reva (gem 6 wk), kleine kans op zenuwletsel (1% in primair, 7% in redo) | vlottere reva, minder compl. |
| 6 weken | gelijk resultaat <90gr | gelijk resultaat <90gr |
| Recidief 3 jaar | 9% | 64% |
| Recidief 5 jaar | 21% |
85%
|
In PNF vaker recidief, en ook significant eerder. Duidelijk leeftijdsgebonden: hoe ouder, hoe lager de recidiefkans. Oudere mensen eerder in aanmerking voor PNF. Jonger kan, zolang op de hoogte van recifiefkans. Roze opzuignaald voor PNF. Drukverband 3dgn, hoge mitella. Recidief = TPED >30 gr
Van Rijssen et al 2011, 2012 (Plastic and Reconstructive Surgery). Uit: richtlijn Dupuytren NVPC
Alternatief: Xiapex (enzymtherapie) €1000 per injectie, niet vergoed. Compl peesruptuur? Rdam/Groningen.
|
|||||||||||||||||||||||||||||||||||||||
Ziekte van Ledderhose
Evt echo ter bepaling grootteBehandeling: expectatief, evt shockwave of radiotherapie opties
CMC-1 artrose / rhizartrose
Eaton Littler Classification alleen voor Rx - slecht correlerend met kliniekLO: Zwelling en crepitus (passief)? Grinding (actief: axiale compressie en circumductie)
Stage I: slight joint space widening (pre-arthritis)
Stage II:slight narrowing of CMC joint with sclerosis, osteophytes <2mm
Stage III: marked narrowing of CMC joint with osteophytes, osteophytes >2mm
Stage IV: pantrapezial arthritis (STT involved)
STT-artrose provocatie: crepiteert bij roterende beweging
CT: CMC klachten links verergeren. Sub luxatie op Rx. Kraakbeen verlies?
Vraagstelling: Detail CMC en MCP 1 li, incl 3D rec
Vingerartrose
- Vaak obv anamnese en lichamelijk onderzoek goede diagnose te stellen
- Rontgen voegt weinig toe tbv diagnose; slechte correlatie radiologische afwijkingen en pijnklachten of functionele beperkingen
- PIP
- Bouchardse nodi
- Bij forse klachten evt kenacort onder Oberst, bij zeer smalle gewrichtsspleet onder doorlichting/echo
- Operatief kan er een gewrichtsprothese worden geplaatst (pyrocarbon)
- DIP
- Heberdense nodi
- Bij forse klachten evt artrodese, pijn verdwenen en functioneel goed resultaat, maar staat wel vast
Intra-articulaire handinjecties
Voorbereiding:Stift, Spuit, 1 naald per injectie, alcoholgaas, pleister.
Foto voor + na (STT niet nuttig na).
Ontsmetten (outward spirals), Oberst bij PIP en DIP.
Kenacort A40 (of A10) en ropivacaine 7,5% 1:1
Bij meerdere locaties: tot 80mg zonder problemen
Anamnese:
VAS
Voorlichting: verdoving paar uur. daarna dezelfde pijn, soms paar dagen meer last, 1-2 dagen heel rustig aan. na 2 weken effect injectie.
LO:
Teken as + gewrichtsspleet. Ringen af! STT niet te palperen -> 1cm prox CMC
CMC 1ml, MCP 0,5ml, STT: beoordeel ernst. PIP 0,3ml.
PIP/DIP: laterale doorlichting. CMC: perpendiculair-plat.
Beleid:
TC 6-8 wk. Injecties bij voorkeur a 6 mnd.
Handtherapeut?
CKD Stadium 4 geen contraindicatie.
Vragen
* verdoving middels kwaddel lido of ethylchloride spray
* MCP en PIP: laterale benadering, net onder extensorpees
* echogeleid prikken gouden standaard?
---------
Bloedleegte: 150mmHg boven systole (max 300?)