Psychiatrie - ADHD/ADD Ziektebeelden
Anamnese
- algemeen functioneren (thuis, school, anders);
- tekenen van onoplettendheid, hyperactiviteit en impulsiviteit; wanneer en waar deze zich voordoen (thuis, school, anders); leeftijd waarop problemen zijn begonnen; frequentie en duur van de problemen; invloed op functioneren thuis, met vrienden en op clubs en school;
- ontwikkeling van het kind; zorgen/beperkingen geuit door school, JGZ of anderen en maatregelen die genomen zijn; ADHD of andere psychiatrische aandoeningen in familie; psychosociale omstandigheden (pesten, scheiding ouders, overlijden familielid, misbruik);
- motorische problemen; roken, alcohol- en middelengebruik; gebruik van bèta-2-sympathicomimetica; gehoor- of visusproblemen; slaappatroon (onrustig slapen, inslaapproblemen).
Evaluatie
- Gecombineerd (60%)
- Overwegend onoplettend (30%)
- Overwegend hyperactief-impulsief (10%)
Wat zijn de risicofactoren voor patiënten met ADHD of ADD?
- Sneller afgeleid zijn en impulsief gedrag.
- Voorgeschiedenis van ongelukken in het verkeer. Bijvoorbeeld met letsel of veel schade.
- Gebruik van (psycho)farmaca: het gebruik van verschillende soorten medicatie (buiten de ADHD medicatie).
- Gebruik van sederende medicatie, met name benzodiazepinen of antidepressiva.
- De combinatie van ADHD of ADD en andere gezondheidsproblemen. Bijvoorbeeld angststoornissen, depressie of persoonlijkheidsstoornissen.
- Misbruik van alcohol of drugs.
- Medicatie niet trouw innemen of weigeren.
Diagnostiek[1]
- Anamnese
- DIVA
- Psychiatrisch onderzoek, afwegen comorbiditeit
- Qb Test (concentratietest, microbewegingen)
Behandeling
Stappenplan consensus[2]1. Zet als eerste stap niet-medicamenteuze interventies in bij jeugdigen met ADHD, hun ouders en leerkrachten en overweeg pas bij onvoldoende resultaat hiervan medicatie.
2. Als toch de keuze op medicatie valt, laat dan het uitgangspunt een kortdurend traject zijn, van enkele maanden. Wordt het een langer traject, zorg dan voor monitoring van bijwerkingen en voor follow-up, en bouw daarbij ook stopmomenten in.
3. Heb oog voor sociale determinanten van kinderwelzijn. Als jeugdartsen zien wij dat veel ongewenst gedrag en problematiek hun wortel vinden in de thuissfeer en opvoeding. Het is cruciaal dat ook niet-sociaalgeneeskundigen in het spreekuur meer aandacht besteden aan de sociale anamnese en niet-medicamenteus beleid. En dat geldt in het bijzonder bij kinderen met ADHD-verschijnselen.
- Voorlichting, thuisarts.nl, evt metafoor/normaliseren/positief bekrachtigen: je doet helemaal niks verkeerd, je bent hartstikke snel, zoals een formule 1 racewagen, alleen je remmen moeten nog wat geoefend worden
- Uitstekende patienteninformatie: https://www.impulsenwoortblind.nl/adhd/adhd
- Evt 3 maanden afwachten, daarna evaluatie of er meer nodig is:
- Gedragstherapie[3]
- Als add-on naast medicatie, niet als solotherapie[4]
- Bij kinderen: mogelijk zinvol wanneer ouders onzeker zijn over opvoeding of wanneer kind zich agressief gedraagt
- Bij volwassenen: CGT bewezen effectief
- Medicamenteus
- Werken dopaminerg en soms noradrenerg(dexamfetamine en atomoxetine)
- FK: niet na 16 uur. In de praktijk ligt dit genuanceerder, kan indien persoonlijk bijdragend (wel voordelen, geen nadelige effecten) tot 20-21 uur[5]
- Controles
- Welbevinden & bijwerkingen (eetlust, slaap, hoofdpijn, stemming, tics)
- Elke 6-12 maanden: gewicht, bloeddruk en pols
- Boven 55 jaar: ECG. Bij start medicatie, zo nodig herhalen
- Patient empowerment: "patiënt = kapitein", arts = loods[6]
- Methylfenidaat
- Persoonlijk titreren, nauwelijks gecorreleerd aan gewicht
- Cave: mild verhoogd risico HVZ[7]
- Registratie bij volwassenen
- Methylfenidaat in principe wel
- Dexamfetaine niet
- Atomoxetine alleen indien onderdeel van een breed behandelprogramma en bij bewijs van symptomen in kindertijd
- Leefstijl[8]
- Weinig over invloed van voeding bekend, hypothesen
- Microboom: vertering en opname voedingsstoffen, barrièrefunctie & immuunsysteem, productie van vitamines & neurotransmitter-voorlopers
- Minimaal 250 g groenten + 2 stuks fruit per dag
- Vermijden snelle koolhydraten & suiker
- Eet onbewerkt/vers (biologisch voorkeur ivm salvestrolen)
- Water/thee als hoofddranken (max. 2 koppen koffie per dag)
- Onverzadigde vetten (olijfolie, noten)
- Minder alcohol, niet roken, géén drugs
- Studies: Trace[9] en BRAIN[10]
- Bewegen
- Minimaal 150 min per week matig/zwaar intensieve inspanning
- Dagelijks ≥ 10 000 stappen
- Minimaal 2× per week spier- en botversterkende activiteiten
- Inzetten op traplopen, lunchwandelingen, fietsen; minder stilzitten
- Stijging serotonine via: meditatie, sporten, zonlicht (Vit D → dopamine)[11], gedachten (priming), langzame koolhydraten, beperking alcohol.
- Weinig over invloed van voeding bekend, hypothesen
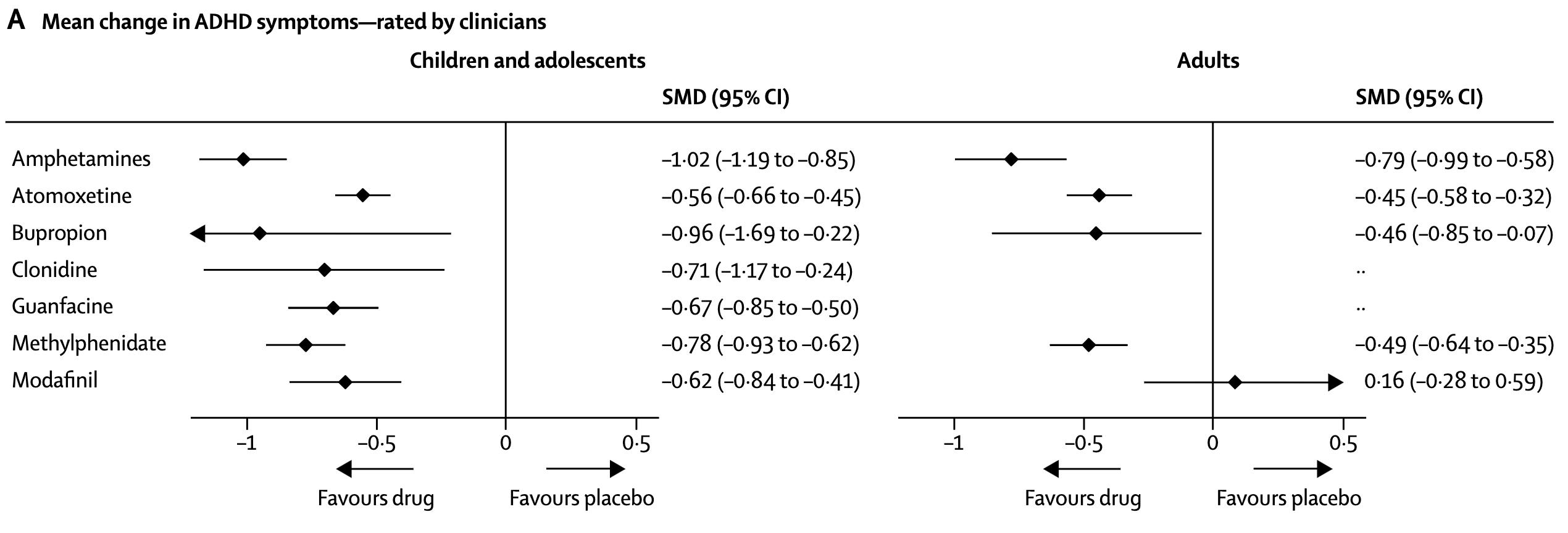
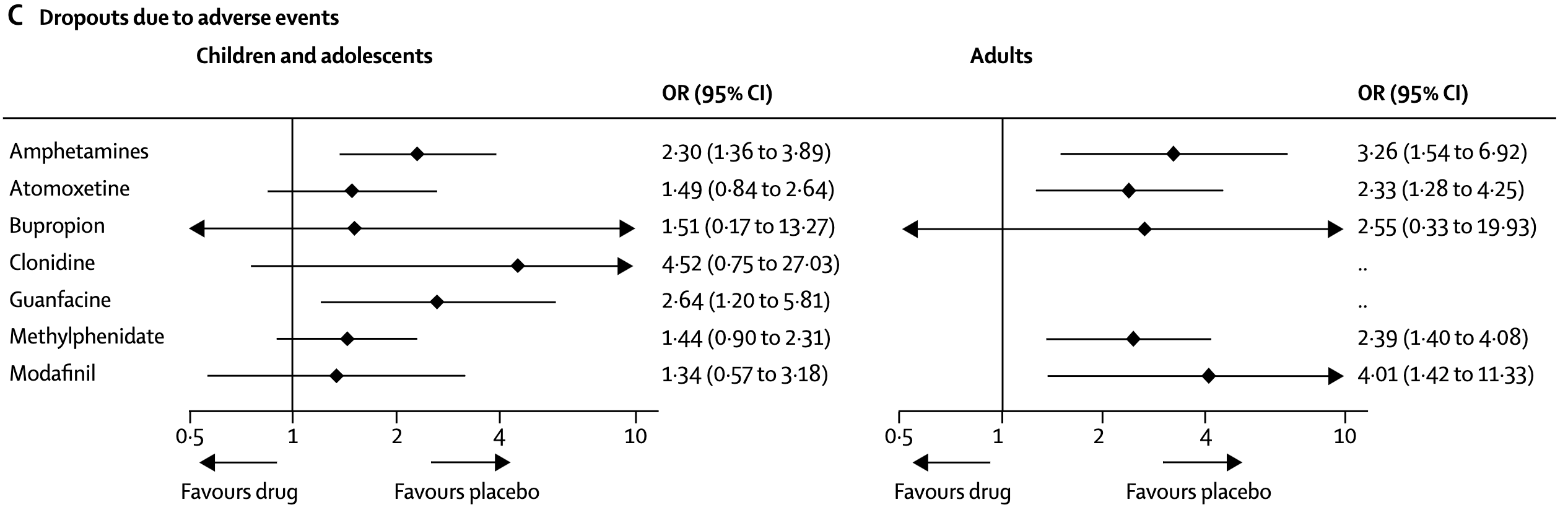
Type medicamenten[12][13]
| Medicijn | Werkingsmechanisme / Kenmerk | Startdosering kind | Startdosering volw |
|---|---|---|---|
| Methylfenidaat | Dopamine heropnameremmer | 0.3 mg/kg/dag 2-3 dd[14] | 10 mg 4dd, eval 4-6wk. Gemiddeld 40-100mg/dag.[15] |
| Dexamfetamine | Indirect sympaticomimeticum | 5 mg 3dd, eval 4-6wk[16] | |
| Atomoxetine | Noradrenaline-heropnameremmer | 40mg 1dd, eval 2wk | |
| Guanfacine (Intuniv®) | α2A-agonist, exact mechanisme onduidelijk | ||
| Bupropion | Catecholamine-heropnameremmer (werking onduidelijk). Vooral ook bij verslavingsverleden/-comorbiditeit en/of agitatieklachten | 150mg 1dd, in 3 wk naar 450mg; effect na 4 wk | |
| Imipramine / Amitriptyline / Venlafaxine | TCA / SNRI (serotonine, noradrenaline; tevens acetylcholine, histamine) | ||
| Moclobemide | Selectieve MAO-A remmer (“slaperig brein”-concept) | ||
| Modafinil | Werkingsmechanisme onduidelijk | Modafinil wordt in eerste instantie niet aanbevolen als volwaardig alternatief in de medicamenteuze behandeling van volwassenen met ADHD[17] |
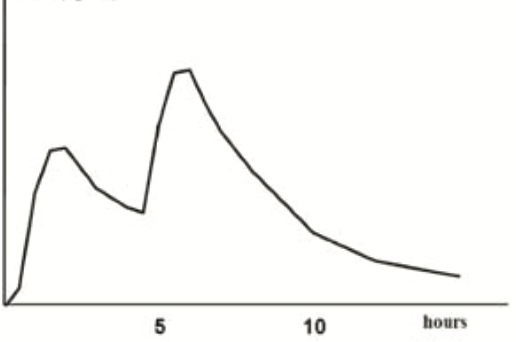
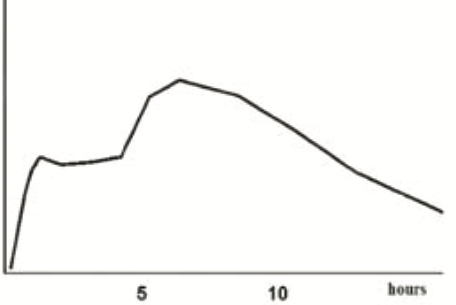
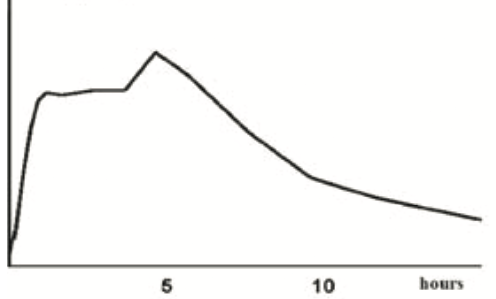
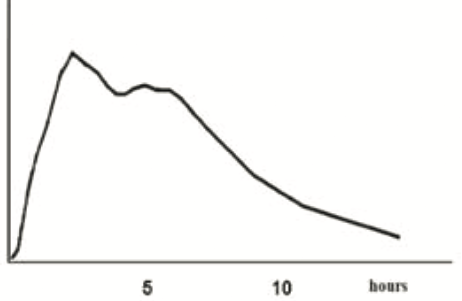
Farmacokinetiek-curves van afgifte verschillende formuleringen methylfenidaat
| Methylfenidaat (2dd) | % IR | % ER | Methylfenidaat retard (Concerta) | % IR | % ER |
|
|
100% |
|
22% | 78% | |
| Equasym XL | % IR | % ER | Medikinet retard (CR) | % IR | % ER |
|
|
30% | 70% |
|
50% | 50% |
| Ontleend aan Banaschewski, European Child & Adolescent Psychiatry. 2006[18] | |||||
Omzetten medicatie
- Equivalente doseringen: link
| Van | Naar | Factor | |
|---|---|---|---|
| MPH | DexAmf | x0.5 | |
| MPH | LisDexAmf | x1.56 | |
| MPH | MPH mga (Concerta) | x1.2 | |
| MPH | DexAmf | x1.33 | |
| MPH mga (Concerta) | LisDexAmf | x1.87 (=1.2x1.56) | MPH 5 mg 3×/dag → Concerta 18 mg MPH 10 mg 3×/dag → Concerta 36 mg MPH 15 mg 3×/dag → Concerta 54 mg |
| DexAmf | MPH | x2 | |
| DexAmf | LisDexAmf | x3.13 | |
| LisDexAmf | DexAmf | x0.32 | |
| LisDexAmf | MPH | x0.64 | |
| LixDexAmf | ATX | LDA 40mg → ATX rustig opbouwen van 40 naar 60 naar 80 over enkele maanden, LDA nog 1 maand overlappen op 30mg[22] | |
| MPH: methylfenidaat, DexAmf: dexamfetamine, LisDexAmf/LDA: lisdexamfetamine (Elvanse), ATX: atomoxetine, Amf: amfetamine (niet in NL geregistreerd, bijv: Adderal of Evekeo) | |||
|
Bijwerking |
Behandelopties |
|---|---|
|
Slaapproblemen |
Slaapt het kind moeilijk in sinds het gestart is met ADHD-medicatie, verlaag dan de laatste dosering van de dag of vervroeg de laatste inname naar laat in de middag. Overweeg melatonine alleen bij hardnekkige klachten met een ernstige impact wanneer gedragsmatige interventies niet toereikend zijn. De startdosis is: melatonine (zonder gereguleerde afgifte) 1 dd 1-2 mg, op geleide van het effect te verhogen tot 1 dd maximaal 3 mg. Adviseer te stoppen met het middel bij ontbreken van effect. |
|
Duizeligheid en hoofdpijn |
Informeer naar het moment van optreden. Hoofdpijn en duizeligheid kunnen een teken zijn dat de medicatie is uitgewerkt (zodat een langwerkend preparaat kan worden overwogen) of juist door het middel zelf worden opgewekt (zodat dosisverlaging nodig is). Controleer de bloeddruk en zorg ervoor dat de medicatie wordt ingenomen tijdens de maaltijd. |
|
Hyperactiviteit |
Informeer naar het moment van optreden, omdat dit een teken kan zijn dat de medicatie is uitgewerkt (zodat de frequentie van doseren moet worden opgehoogd van 2 dd naar 3 dd). Stimulantia kunnen averechts werken en kunnen dus een toename van onrust en hyperactiviteit veroorzaken. Het middel moet dan gestopt worden. |
|
Anorexia, misselijkheid, gewichtsafname |
Leg lengte en gewicht vast in een groeidiagram. Adviseer de medicatie tijdens of net na de maaltijd in te nemen. Adviseer bij gewichtsafname tussendoortjes te nemen en voor het slapengaan extra te eten. Overweeg de dosering te verlagen of de medicatie te stoppen in het weekend en in vakanties. |
|
Groeiproblemen |
Verwijs naar de kinderarts indien de lengtegroei stopt (6 maanden niet gegroeid met gewichtsverlies; groeicurve). |
|
Onwillekeurige bewegingen, tics |
Verminder of stop de medicatie. Overweeg als primaire diagnose het syndroom van Gilles de la Tourette en verwijs hiervoor naar de gespecialiseerde ggz. Zie ook Tourette Netwerk link. |
|
Spontaniteitverlies |
Overweeg de dosering te verlagen. |
|
Dysforie, agitatie, angst |
Overweeg comorbiditeit. Verminder of stop de medicatie. Start niet, of stop de medicatie wanneer een psychose of een bipolaire stoornis wordt vermoed. Hogere kans psychose bij psychostimulantia; kans daarop met dexamfetamine hoger dan met methylfenidaat.[23] |
|
‘Gedragsrebound’ na laatste dosis |
Verminder de laatste dosis van de dag of spreid de middagdosering over 2 doses. Overweeg langwerkend methylfenidaat. |
Meta-analyse medicatie[24]