Wondgenezing en wondzorg Kennisonderwerp
Wondinfectie en preventie
- Kans wondinfectie 3-5% in open wonden (Moscati 2007) en 4,6% in postoperatieve wonden (PREZIES 2010).[1]
- In Nederlands cohort 1480 met traumatische wond op SEH: 6,5% ontwikkelt wondinfect
- Geen verschil tussen steriele en niet-steriele handschoenen, afdek- en verbandmaterialen[2]
- Geen verschil tussen steriele en niet-steriele handschoenen, afdek- en verbandmaterialen[2]
Normale wondgenezing[3]
- Coagulatiecascade en trombocyten geactiveerd om stolsel in wondholte te vormen
- Inflammatoire fase (Reactie- of ontstekingsfase) na hemostase; migratie ontstekingscellen en fibroblasten die de stolselmatrix als scaffold gebruiken
- Neutrofielen: voorkomen infectie en opruimen necrose door uitscheiding proteolytische enzymen
- Daarna monocyten die transformeren naar macrofagen, verzorgen debridement en eradicatie van microben. Hiervoor cytokines bijv (IL-1, TNF-α) en groeifactoren die herstellende cellen aantrekken
- Proliferatieve fase (Regeneratiefase) voedingstoestand belangrijk
- Ca 3-4 dagen na ontstaan van wond
- Fibroblasten creëren ECM, collageen- en epiteelcellen regereren nieuwe huidbarriere, endotheelcellen vormen nieuwe bloedvaten (hierdoor roodachtig granulatie-aspect).
- Remodelleringsfase (rijpingsfase)
- Na 2-3 weken
- Collageenvezels ondergaan modificatie, covalente bindingen tussen collageenmoleculen worden gevormd, en vezels vormen zich in RSTL's. Dit proces neemt in de loop van maanden tot jaren verder af.
- In postoperatieve wondgenezing worden bactiëren gedood door neutrofielen en macrofagen die zuurstofradicalen uitstoten.
- Meer dan 50% minder neutrofiele en fagocytaire activiteit in rokers
Genezende wond moet minimaal 2mm per week dicht groeien. Indien niet, denk infectie/gecompliceerd?
Roken bevordert trombusvorming, maar infiltratie van ontstekingscellen in de wond vermindert. Roken verandert functie ontstekingscellen, hierdoor overmatige afgifte van protease en afbraak van bindweefsel. Verstoring van fagocytische en bactericide activiteit van neutrofielen en monocyten-macrofagen vermindert afweer, hierdoor meer bacteriële wondcontaminatie en wondinfectie.
Invloed van roken op wondgenezing[4]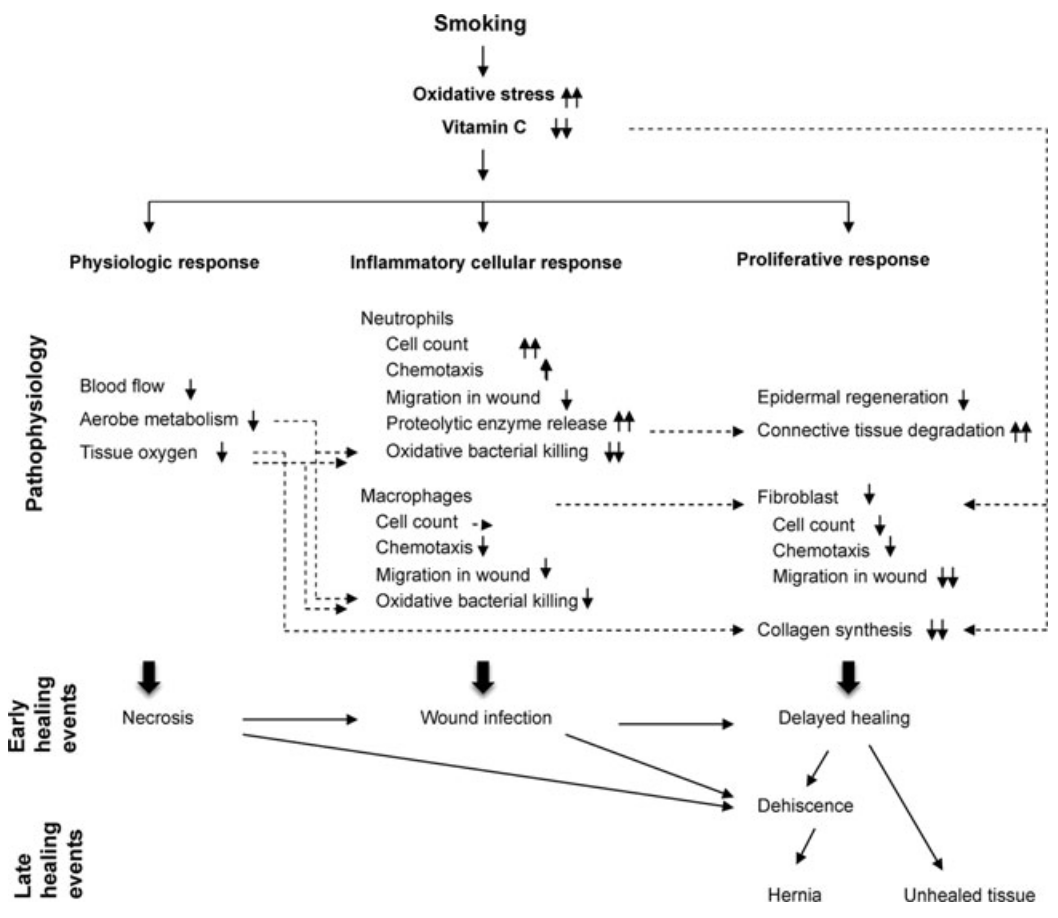
Meer complicaties op korte en lange termijn door:- Tijdelijke vermindering in weefselperfusie en -oxygenatie
- Verslechterde ontstekingscelfunctie en oxydatieve bactericide mechanismen
- Afzwakking van herstellende celfuncties waaronder aanmaak en afzet van collageen
Per fase
- Roken vermindert weefseloxygenatie en aeroob metabolisme tijdelijk.
- Coagulatiecascade
- → In rokers toename stolling door plaatjesactivatie en fibrinogeen release
- Hogere concentratie fibronectine in bloed en wond rokers, ws door oxidatieve schade aan endotheelcellen. Hierdoor verhoogde transformatie fibroblast naar myofibroblast en verhoogde wondcontractie
- Veranderde samenstelling stolsel mbt cytokines, bijv minder groeifactoren, dus minder inflammatoire stimulerende stoffen
- Inflammatoire fase
- → Roken vermindert functie neutrofielen (chemotactische respons, migratie, proteolytische release en bactericide eigenschappen)
- Systemisch verhoogt roken het neutrocytengetal met 10-20%, met dosisgerelateerd effect[5]
- Door toename onstekingsmediatoren (IL-1, IL-8 en TNF-α), waardoor beenmergstimulatie
- Effect van roken op ontstekingscelfunctie is complex: in rokers is er ondanks hoge reactiviteit van neutrofielen in het bloed, een deficiëntie in de wond en ontregelde fucntie van monocyten-macrofagen.
- Proliferatieve fase
- Verminderde fibroblast migratie en proliferatie, downregulatie van collageenaanmaak en -afzetting.
- Hierdoor verminderde angiogenese/neovascularisatie en epidermale regerenatie
- Remodelleringsfase
- Verminderde fibroblastfunctie waardoor minder afzetting en remodellering
Verder van invloed
- Weefselperfusie en -oxygenatie
- Oxidatieve stress
Stoppen met roken
- Stoppen met roken herstelt weefseloxygenatie en aeroob metabolisme na een nacht slapen
- Halfwaardetijd nicotine 1 uur, koolstofmonoxide 4 uur
- Oxydatieve stress na 2 weken
- Plaatjesagregatie en neutrofielengetal (andere studies: jaren)
- Inflammatoire fase herstelt grotendeels binnen 4 weken
- Endotheelfunctie deels
- Vitamine C weer op peil
- Ontstekingscelfunctie hersteld
- Proliferatieve fase blijft langer verstoord
- Epidermale regeneratie, fibroblast proliferatie en collageensynthese- en depositie
- Nicotinevervangers verminderen ontsteken en verbeteren proliferatie marginaal tov roken
- Nog niet goed onderzocht
- Concluderend: sommige mechanismes reversibel, maar niet allemaal. Veranderde wondproliferatie en remodelling zorgen voor hogere incidentie niet-infectieuze genezingscomplicaties, in gestopte rokers vs nooit-rokers.
(harde) Indicaties mepitel
- Topletsel: flammazine + mepitel
- Skin tear: mepitel
- Vergoeding: op recept vermelden als wond langer dan 2 wk verbonden moet worden: "B4" → vergoed
- Hergebruik: afspoelen onder kraan vermindert aantal bacteriën enigszins, maar niet significant[6]
- Onduidelijk wat effect hiervan is op wondgenezing
- Met alcohol reinigen: in 25% nog bacterien aanwezig
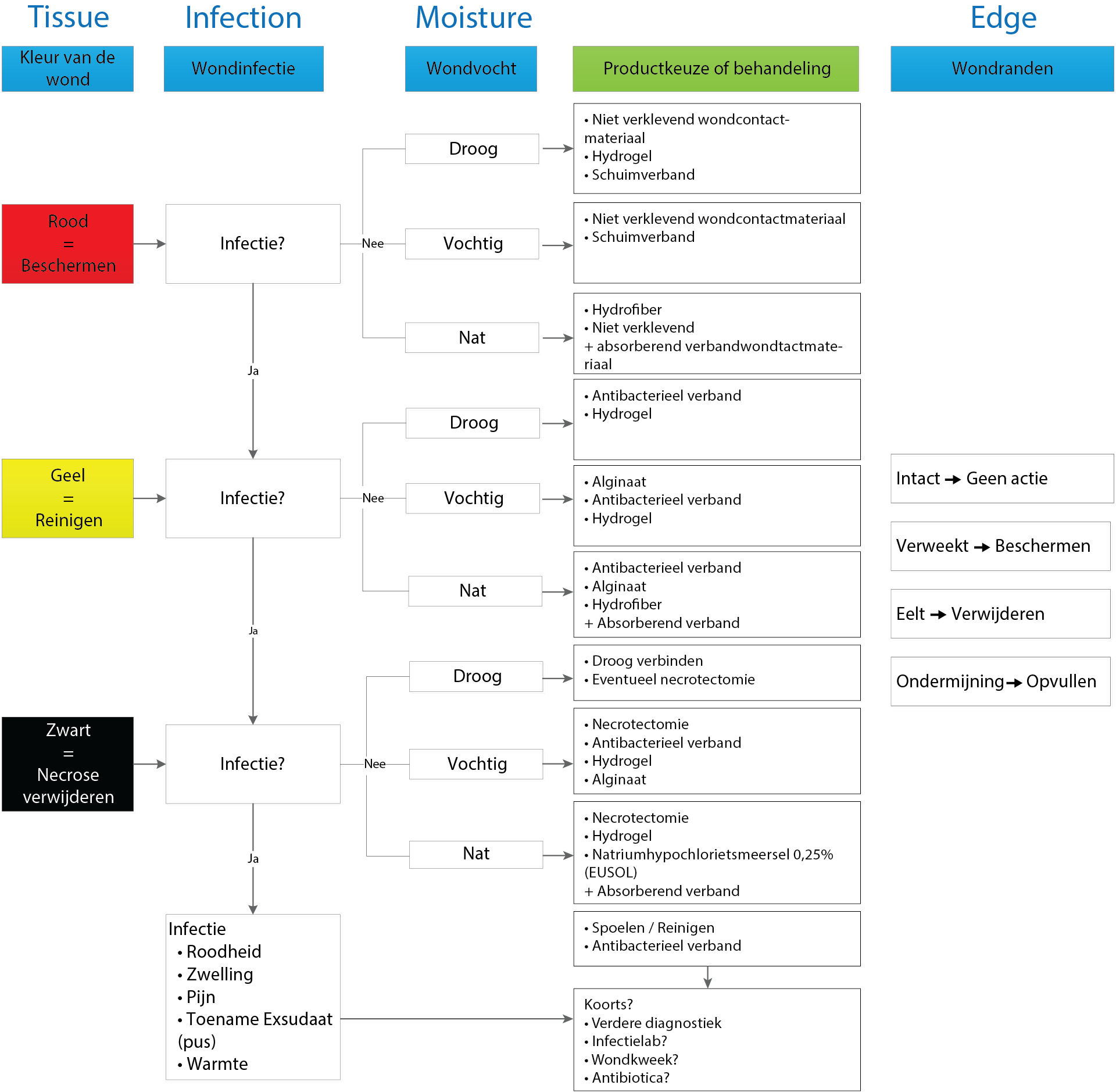
Protocol wondzorg
Stroomschema wondzorg en productkeuze verbandbandmateriaal[7]
Zie ook:
- Alle wondbedekkers link
- WCS wondenboek link
- Bosman keuzehulp link
- Producten bestellen via apotheek of
Dierenbeten
- Draaiboek dierenbeten LCI link
- Muis en rat: naast afwegen profylaxe AB (laagdrempelig doen) en tetanus eigenijk weinig actie. Rabiës onwrs, wel hantavirus mogelijk, maar geen profylaxe mogelijk, dus vooral hoger in dd bij koorts/ziekte.[8]
Ziekte van Weil[9][10][11]
- De ziekte van Weil wordt NIET veroorzaakt door een beet, maar altijd door besmetting met urine van ratten. Bijvoorbeeld door contact met oppervlaktewater, modder, sloten etc.
- De ziekte van Weil wordt veroorzaakt door een specifiek subtype van de bacterie Leptospira, die alleen in de rat leeft.
- Andere serotypes komen vanuit muizen (die veroorzaakt modderkoorts) en runderen (die veroorzaakt melkerskoorts).
- Leptosipren leven altijd in de nieren van de gastheer, die er niet ziek van wordt, en wordt levenslang uitgescheiden.
- Er zijn meer dan 250 verschillende serovars leptospiren bekend, bij verschillende gastheren (dieren) en met verschillend ziekte-beloop.
- Al deze vormen van Leptospirosis zien we nauwelijks (of herkennen het niet) als huisarts, maar indien te laat behandeld, is de ziekte van Weil tot 20% (!) dodelijk.
Denk er aan bij
- contact met sloten of grachten
- modder (mud-runs)
- hikers, reizen in de tropen, jongeren/buitenzwemmers
- boeren, hoveniers, boswachters, veldwerkers (bv waterschap)
- militairen
Symptomen oa
- hevige hoofdpijn
- koorts
- spier- en gewrichtspijnen
- fotofobie
- misselijkheid en braken
- verminderde urineproductie
Incubatieperiode
- 2 tot 30 dagen (meestal 7-12 dagen)
Besmettingsweg
- wondjes
- slijmvliezen van mond, neus of ogen
- mogelijk door water verweekte huid
Wondzorg
Algemeen
- Elke vochtige wond, rood, geel of zwart, oppervlakkig of diep, tweemaal daags douchen met water (bij goede wondgenezing kan dit naar eenmaal daags).
- Débridement (mechanisch of met nat gaasje).
- Een keer desinfecteren met povidonjood op waterbasis (bij verontreinigde wond).
Wondbedekking
- Wondranden beschermen met dun laagje zinkolie (gaat verweking tegen).
- Wond afdekken met paraffinegaas (vier tot zes lagen door twee tot drie keer dubbelvouwen, dan plakt het minder aan de wond) en een diepere wond opvullen met paraffinegaas.
- Wond verder verbinden met niet-steriele non woven gazen en elastomull®.
- Zwachtelen bij oedeem, eerst een- tot tweemaal daags, later driemaal per week (para negaas kan een paar dagen blijven zitten zodra de wond goed geneest) (eerst controle perifere pulsaties).
Wondgenezing
- Aanvankelijk tweemaal daags verbinden (veel wondvochtproductie), later eenmaal daags.
- Controle door huisarts eenmaal per week (tweemaal per week bij risicofactoren zoals diabetes mellitus, vascularisatiestoornissen); als het goed gaat eenmaal per twee weken.
- De wond moet binnen twee tot vier weken genezingstendens vertonen.
- Bij afwezigheid van genezingstendens verwijzen naar regionale wondpoli (in een dag analyse en behandelplan), waarna terugverwijzing naar de huisarts.
Complicerende factoren
- Cachexie: eiwitrijke voeding.
- Oedeem: altijd ambulante compressietherapie (eerst controle arteriële doorbloeding), anders geen genezing van de huid en de wond. Bij veel oedeem kan de huid nattend zijn van het vocht, dan verbinden met para negazen afgedekt met non woven niet-steriele gazen.
- Eczeem: indifferente vette crème (emolliens), hormooncrème
- Necrose:
- droge necrose: zinkolie en droog verbinden;
- natte necrose: débridement, verder als boven beschreven (zinkolie/paraffinegaas).
- Infectie: wondtoilet (vaak al voldoende), douchen tweemaal daags, paraffinegaas, zinkolie rond de wond, eventueel antibiotica bij cellulitis.
- Veel fibrinebeslag: opvullen met vier tot zes lagen paraffinegaas, débridement, eventueel tijdelijk natriumhypochloriet in de wond aanbrengen.
- Blaren: intact laten, afdekken met paraffinegaas,, eventueel indrogen met zinkolie (bij impetigo bullosa).
- Decubitus: wondbehandeling als boven. Bij blootstelling aan feces/urine: dik zinkolie. Zinkolie werkt ook preventief bij decubitus door preventie van maceratie.
- Intertrigo, paronychia, impetigo, geïnfecteerde stoma-openingen of piercings: zinkolie, afgedekt met non woven niet-steriele gazen.
- Het is niet aangetoond dat duurdere wondbedekkers een meerwaarde hebben.
- Paraffinegaas is eerste keus.
- Geen biotex® of soda meer adviseren om wonden schoon te maken.
Soorten wonden en principes van wondgenezing
Een wond kan op diverse manieren ontstaan: door decubitus, diabetes mellitus (diabetisch voetulcus), arteriële en veneuze insufficiëntie (ulcus cruris venosum/arteriosum), trauma (schaafwond, skin tears, penetrerende wond of brandwond), chirurgische ingrepen, een auto-immuunziekte, en door een maligniteit en de betreffende behandeling (oncologisch ulcus: ulcus ten gevolge van tumor of metastase; oncologische wond: huiddefecten ten gevolge van tumorbehandeling).Bij een ongecompliceerde wondgenezing geneest een wond, afhankelijk van de aard, locatie en omvang meestal in twee tot vier weken. Na een tot drie maanden spreken we van een chronische wond. Voorwaarde voor een snelle genezing is een optimale vochtige wondomgeving. Voor een optimale wondgenezing moet worden voldaan aan een aantal voorwaarden: fibrinebeslag, necrotisch weefsel, bloedresten en débris dienen zo veel mogelijk te worden verwijderd, omdat deze een optimaal milieu vormen voor bacteriële proliferatie, een ontstekingsreactie stimuleren, epithelisatie beperken en de visualisatie van het wondbed belemmeren. Oedeem moet worden bestreden omdat dat tot een lager zuurstofniveau leidt, waardoor neovascularisatie en de vorming van granulatieweefsel worden belemmerd. De wondranden dienen te worden beschermd en comorbiditeit van de omgevende huid, bijvoorbeeld eczeem, een dermatomycose en xerodermie, moet worden behandeld. De voedingstoestand moet worden geoptimaliseerd en contaminatie van de wond, door bijvoorbeeld urine en defecatie, moet worden voorkomen. Ten slotte mag het wondverband bij verwijdering door adhesie geen beschadigingen aan het herstellende weefsel of de omgevende huid veroorzaken.
