Obesitas Kennisonderwerp
BMI 30-40: obesitas. BMI ≥ 40 voorheen morbide obesitas
Korte feiten
- Crashdieet leidt tot disbalans in honger-hormonen zoals ghreline, dit kan langer dan een jaar aanhouden, waardoor op lange termijn geen/negatief effect
- Intermittend fasting leidt niet tot meer gewichtsverlies
- wel positief effect door verschuiving van glucosemetabolisme naar ketogeen metabolisme
- echter ketogeen dieet in muizenstudie gelinkt aan toegenomen mogelijkheid metastasering[3]
- Depressie komt bij 20-50% van volwassenen voor (twee richtingen)
- Citalopram, atenolol en gliclazide leiden tot meer gewichtstoename
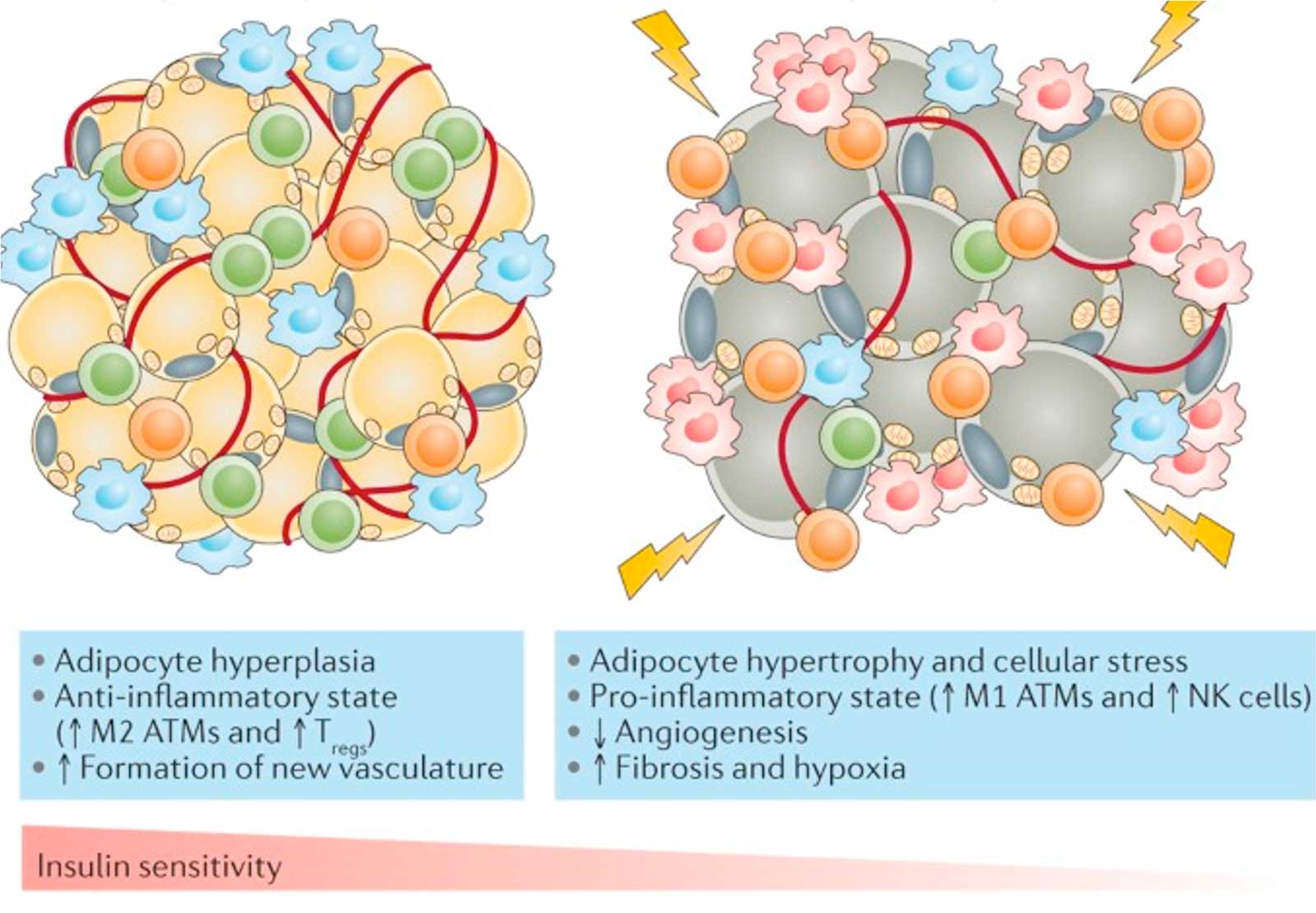
- Obesitas leidt tot hogere TSH-spiegel (hogere resistentie tegen fT4)
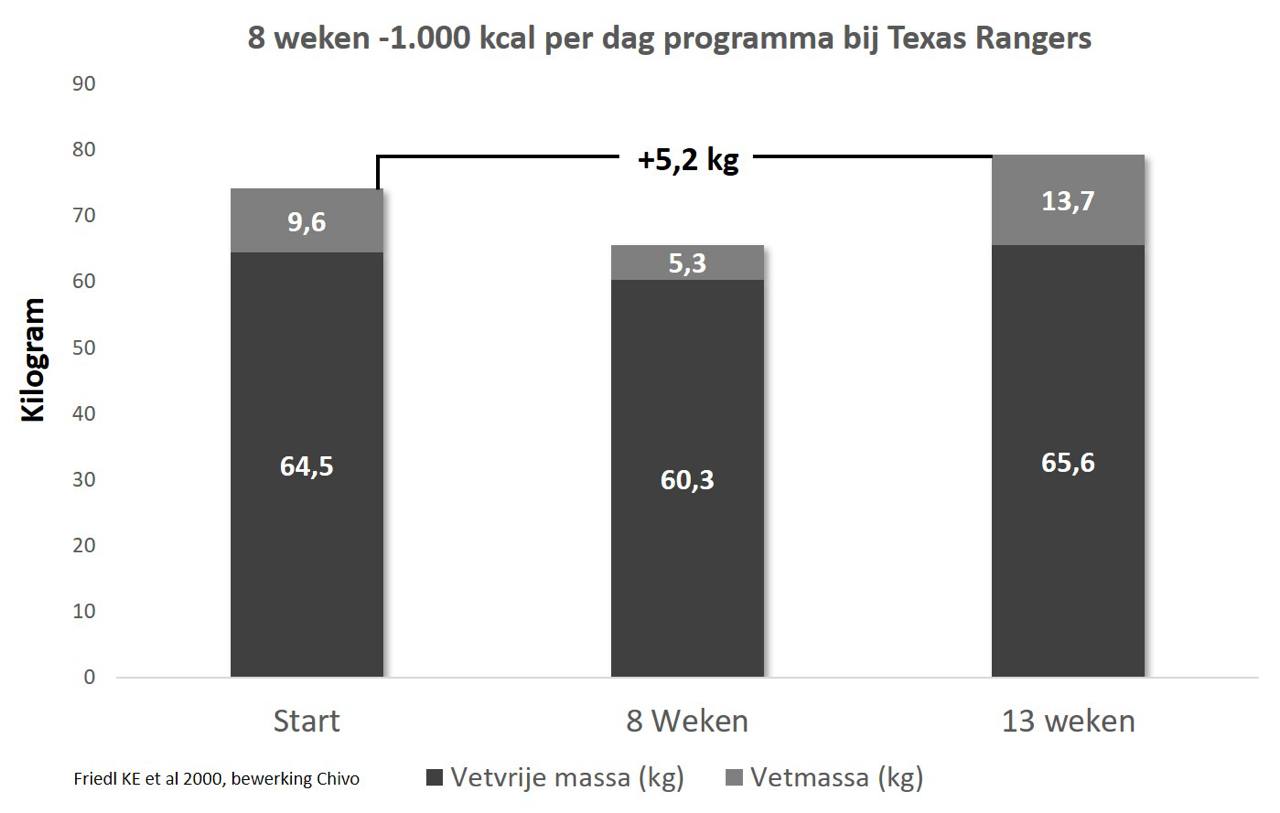
- 8 weken energierestrictie: T₃, en testosteron IGF-I daalden sterk, cholesterol steeg aanzienlijk[4]
- Double burden obesity: overgewicht, maar tekort aan nutriënten → evaluatie door diëtist
- Intensief dieten leidt wel tot significant gewichtsverlies en verbeterde glucosecontrole, slaapapneu, nierfunctie, en levenskwaliteit. Echter geen afname van cardiovasculaire gebeurtenissen (hartaanvallen of beroertes)[5]
Intermittend fasting / Intermitterend vasten[6]
- Periodiek vasten (5:2 regime): 5 dagen normaal eten twee dagen vasten;
- Early time restricted feeding: 4-12 uur per dag eten, gedurende ochtend en de middag;
- Late time restricted feeding: 4-12 uur per dag eten, gedurende middag en de avond;
- Onderzoek laat zien dat late time restricted feeding een negatief effect kan hebben op de glucosehuishouding, bloeddruk en lipiden (Di Francesco, 2018). Dit regime wordt daarom afgeraden. Voor de andere regimes geldt, dat samen met de patiënt/cliënt, besloten moet worden wat bij diegene past.
- Maar ontbijt overslaan heeft wel gunstig effect op gewicht[7]
- Alternate-day fasting: om de dag vasten (0-25% van de behoefte) en een dag alles mogen eten;
- Fasting mimicking diet: gedurende 5 dagen ~30% verminderde calorische inname en veranderde samenstelling, eens per 1-3 maanden.
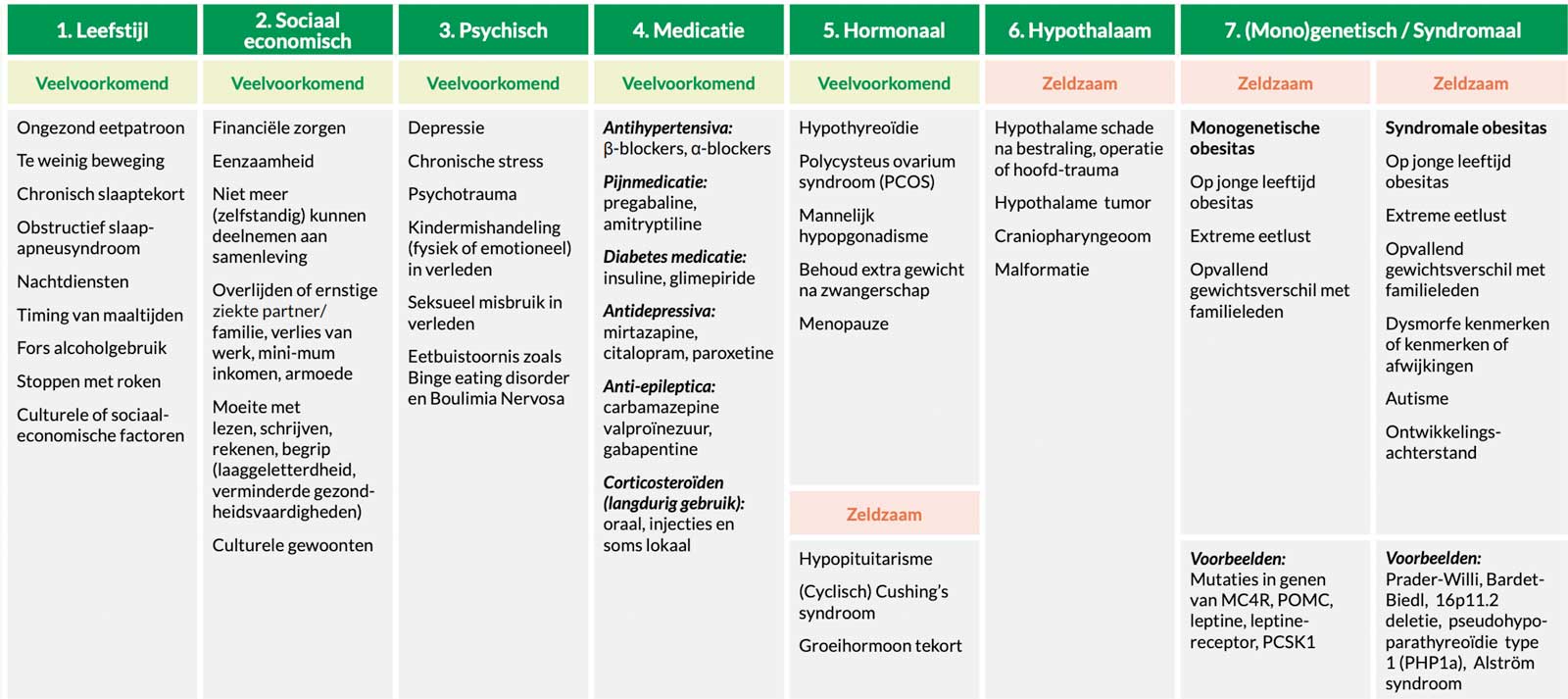
Oorzaken overgewicht
- Niet alleen kijken naar intake/beweging, maar ook naar instandhoudende factoren. Vul vragenlijst in en krijg gepersonaliseerd advies link
- Medicatie: van veel medicatie(groepen) onderzocht wat invloed is op gewicht link
 [8]
[8]
Gewichtsgerelateerd gezondheidsrisico (GGR) en behandelmogelijkheden
Maak behandelplan op maat link
GLI (gecombineerde leefstijlinterventie)
- Samen Sportief in Beweging (SSiB) en Slimmer zijn interventies binnen de GLI waar er samen in groepsverband wordt bewogen.
- CooL (Coaching op Leefstijl): focus op voeding, beweging, slaap en persoonlijke balans
- SLIMMER
- De BeweegKuur
- Keer Diabetes Om
- Online
- Miguide – Cool
- Slimmer – Powered by Ancora
- Zie voor coaches link
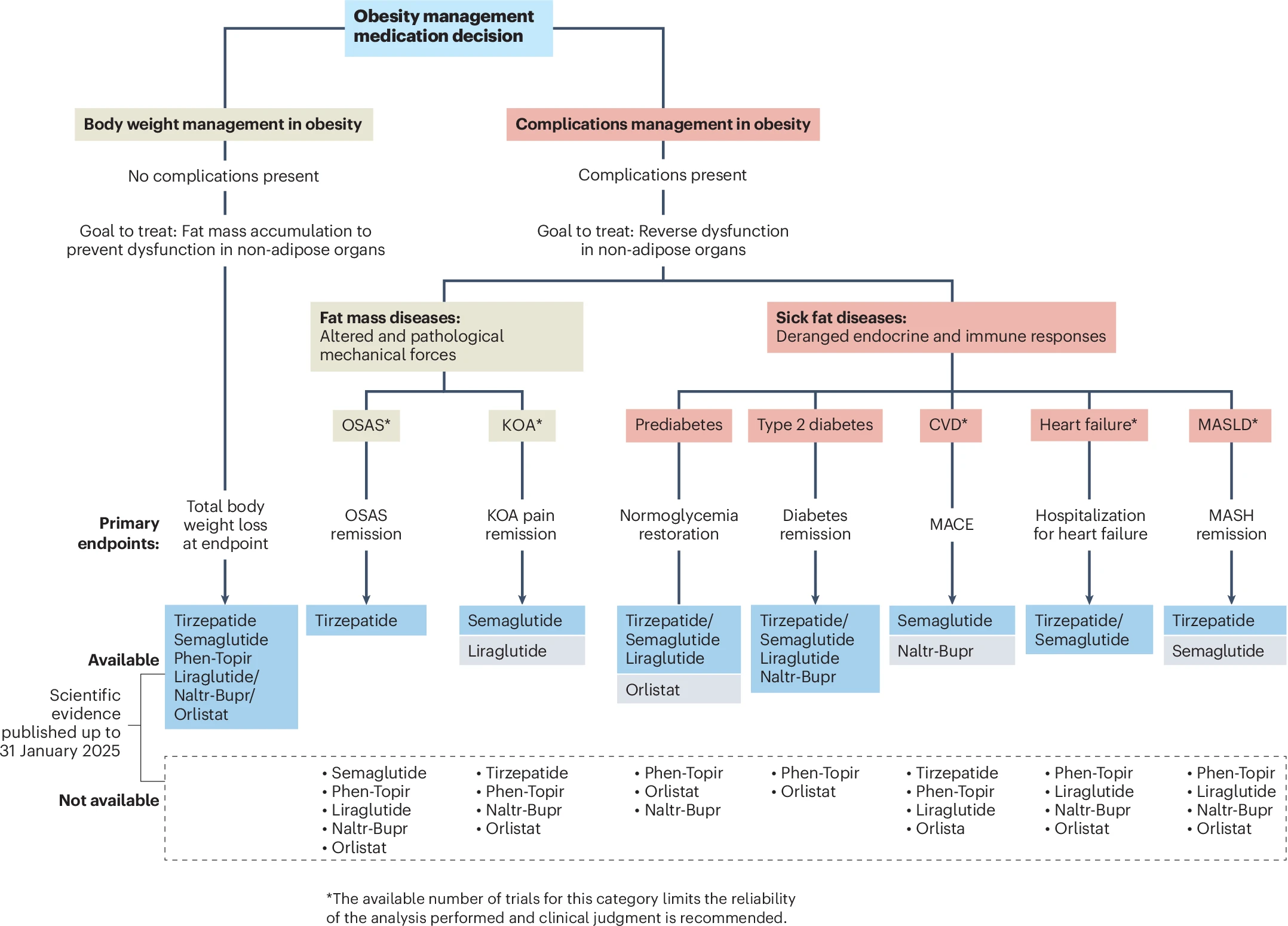
Medicatie[9]
GLP-1 agonisten
- Incretine agonisten:
- Glucagon-like peptide 1 receptor (GLP-1R)
- Semaglutide, liraglutide, orforglipron
- Glucose-dependent insulinotropic peptide receptor (GIPR)
- Glucagon receptor (GCGR)
- Glucagon-like peptide 1 receptor (GLP-1R)
- Patienteninformatie voorwaarden voorschrijven medicatie link
- Of meer technisch op geneesmiddelen GLP1-agonisten link
- Alleen vergoed na 1 jaar GLI
- Voorschrijven zonder 1 jaar GLI niet geadviseerd noch vergoed door gebrek aan te verwachten blijvend positief effect.
- Altijd combineren met leefstijlmaatregelen (dieet + beweging = GLI). Werkt goed, maar effect verdwijnt na stoppen medicatie[10]; in feite levenslang recept.
- Of zien als duwtje in de rug: leefstijlinterventie op gang helpen, dit duurzaam maken na stoppen
- Na 1.4 jaar alle metabole markers weer terug naar baseline. Bij toevoegen GLI gaat dit langzamer.[11]
- BMI ≥35 icm HVZ, OSA of artrose OF BMI ≥40
- Altijd vergoed
- Praktisch
- Wegen als uitgangswaarde. Verwijs naar GLI, retour na 1 jaar
- ≥10% afgevallen: dan werkt GLI goed en is duurzamer dan medicamenteuze ingreep
- <10% afgevallen: liraglutide/Saxenda voorschrijven akkoord; bij voorkeur in ieder geval nog 1 jaar GLI
- Op spreekuur met medicatie start en instructie injectie en adviezen/uitleg over de (bij)werking
- Belangrijk om kleinere porties op te scheppen, langzaam te eten en bij het eerste gevoel van verzadiging te stoppen met eten.
- Bijwerkingen (verdwijnen bij meeste patiënten binnen enkele weken)[12]
- Zeer vaak (>10%): misselijkheid, diarree
- Vaak: (1-10%): reactie op de injectieplaats, braken, buikklachten, obstipatie, verminderde eetlust, hoofdpijn, duizeligheid, hypoglykemie (bijna uitsluitend in combinatie met SU-derivaat of insuline)
- Zeldzamer meer wel 2.5x hogere kans: pancreatitis (maar laag absoluut risico) link
- Verder: verhoogd risico op niersteenvorming vastgesteld. Andere bijwerkingen waren onder meer niet-infectieuze gastro-enteritis, gastroparese, hypotensie, gewrichtspijn, interstitiële nefritis en tendinitis[13]
- Dosering semaglutide: week 1–4: 0,25 mg 1×/week; week 5–8: 0,5 mg 1×/week; week 9–12: 1 mg 1×/week; week 13–16: 1,7 mg 1×/week; onderhoudsdosis: max. 2,4 mg 1×/week.
- Na 2 weken TC: ophogen aan de hand van bijwerkingen in enkele TCs
- Als je nog misselijk bent = niet ophogen en kleinere porties eten
- Na 3 maanden SU om te wegen
- ≥5% afgevallen, dan mag je doorgaan
- <5% afgevallen (non responder): stoppen en verder in gesprek
- Elke 2 jaar controle en bepalen of medicatie nog bijdragend is
- Wegen als uitgangswaarde. Verwijs naar GLI, retour na 1 jaar
- GLP-1 niet bij iedereen even effectief
- Levenslang gebruik; Na stoppen van GLP-1 RA’s keert het gewicht meestal terug naar het uitgangsniveau binnen 1 tot 2 jaar.[16][17]
- Gemiddeld gewichtsverlies bij gebruik van een GLP-1 RA:
- 7,9 kg voor oudere en 16,1 kg voor de nieuwere middelen (zoals semaglutide en tirzepatide)
- Gewichtstoename na stoppen:
- 0,7 kg/maand bij oudere GLP-1 RA’s.
- 0,8 kg/maand bij nieuwere GLP-1 RA’s.
- Gemiddelde gewichtstoename in het eerste jaar na stoppen:
- 8,3 kg (oudere middelen).
- 9,6 kg (nieuwere middelen).
- Terugkeer naar begingewicht:
- Binnen 0,9 jaar bij oudere GLP-1 RA’s.
- Binnen 1,7 jaar bij nieuwere GLP-1 RA’s.
- Vergelijking met controlegroepen:
- Binnen 2 jaar is er geen verschil meer tussen behandel- en controlegroepen wat betreft gewicht.
- Praktische implicatie:
- GLP-1 RA’s zijn geen losstaande oplossing
- Langdurig gebruik of een vervolgstrategie vaak nodig is om gewichtstoename te voorkomen.
- Bij voorkeur combineren met duurzame leefstijlinterventies en bespreken wat het plan is na het stoppen.
- Gemiddeld gewichtsverlies bij gebruik van een GLP-1 RA:
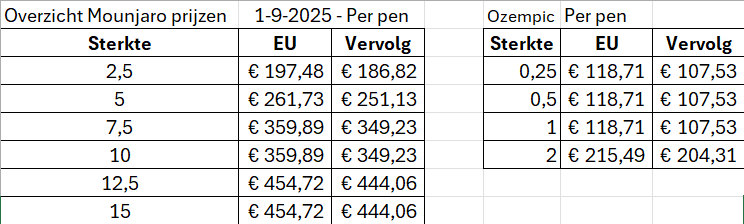
- Semaglutide/Ozempic/Wegovy: hoge kosten, niet vergoed.[18]
- Tirzepatide/Mounjaro
- Duale GIP-receptor- en GLP-1-agonist
- Gastric inhibitory polypeptide (GIP) = glucose-dependent insulinotropic polypeptide
- In gezonde mensen is bijdrage GIP aan incretine-effect sterker dan GLP-1, en het verhoogt dus de insulinesecretie. Het effect van GIP in DM2 is sterk verminderd, in tegenstelling tot dat van GLP-1. Hierdoor heeft initieel de focus vooral op GLP-1 gelegen[20]
- Duurder dan semaglutide, net zo veilig
- ca 200/mnd + 60-80% per maand erbij als dosering omhoog gaat
- Iets effectiever op gewichtsverlies (-20% vs -14% na 1.5 jaar in vergelijking semaglutide[21]) en HbA1c
- Niet effectiever op cardiovasculaire uitkomsten[22]
- Duale GIP-receptor- en GLP-1-agonist
- Liraglutide/Saxenda[23]
- GLP-1 receptor agonist
- 10% na 1 jaar alleen in subgroep responders (≥5% gewichtsverlies) na 3 maand. Daarom eerst 1 jaar GLI
- Bij DM2: soms indicatie GLP1-analoog liraglutide/Victoza (zie Diabetes)
- Dulaglutide/Trulicity
- GLP-1 receptor agonist
- Orfoglipron
- Cave GI-bijwerkingen (2x zoveel als bij oraal semaglutide)
- Gewichtsreductie met 36mg/dag 10% na 72 weken[24]
- Icm leefstijlmodificatie
- Met 6mg/dag gewichtsreductie 5%
- Met 12mg/dag gewichtsreductie 7%
- 10% stop ivm GI-bijwerkingen
- Kosten €150-400 per maand, afhankelijk van dosering[25]
- Verlaagt HbA1c na 40 wk[26]
- Ecnoglutide
- cAMP-biased GLP-1 receptor agonist
- Preklinische studie Chinese populatie link
- Cagrilintide (CagriSema)
- Combinatiepreparaat cagrilintide en semaglutide voor obesitas
- Vroege fase, farmaceutische studie link
- Duale en triple agonisten in de maak[27]
Mysimba (bupropion + naltrexon)
- verlaagt het gewicht als mensen met een caloriearm dieet en meer beweging niet genoeg afvallen
- bupropion verlaagt de activiteit van dopamine waardoor de eetlust afneemt
- naltrexon vermindert de behoefte om te eten.
- Onder zelfde voorwaarden (1 jaar GLI) vergoed
Mechanismen en hormonen
Gastrine, Secretine, GIP, GLP
Amyline

Incretine